Die Herausforderung
von Breanna Swan, Osman Ozaltin, Sonja Hilburn, Elizabeth Gignac, George McCammon Jr.
Vorgestellt auf der Wintersimulationskonferenz 2019
Komplexe Wechselwirkungen zwischen variabler Arbeitsbelastung, unsicheren und steigenden Ankunftsraten und Ressourcenbeschränkungen erschweren die Verbesserung des Patientenflusses in Notaufnahmen (EDs). Diese Komplexität führt zu überfüllten Notaufnahmen, langen Verweildauern der Patienten und Burnout bei den Pflegekräften. Eine Möglichkeit, die Effizienz zu verbessern und gleichzeitig eine qualitativ hochwertige Versorgung aufrechtzuerhalten, ist die Umstellung von einer silobasierten Abteilung auf ein teambasiertes Design oder ein Pod-System. In diesem Beitrag wird ein Pod-System mit dem abteilungsbasierten Design der Notaufnahme von Southeastern Health anhand einer diskreten Ereignissimulation verglichen. Die Robustheit des Modells bei einer Auswahl von Personalbesetzungen wird mit erhöhten Ankunftsraten und unterschiedlichen Schweregraden der ankommenden Patienten getestet. Letztendlich wird gezeigt, dass das Podsystem die Qualität der Pflege aufrechterhält und gleichzeitig die Ressourcennutzung erhöht, wodurch der Nachweis erbracht wird, dass ein optimiertes Podsystem den Fluss in der Notaufnahme verbessern kann.
Einleitung
Überfüllte Notaufnahmen aufgrund der langen Verweildauer der Patienten erhöhen das Risiko von Patientenschäden und verringern die Patientenzufriedenheit. Überfüllte Notaufnahmen verringern auch die Arbeitszufriedenheit, senken die Produktivität und führen zu Burnout (Wiler et al. 2011). Komplexe Wechselwirkungen zwischen variabler Arbeitsbelastung, unsicheren und steigenden Ankunftsraten und Ressourcenbeschränkungen erschweren die Verbesserung des Arbeitsflusses und die Verringerung der Überfüllung. Die Komplexität der Notaufnahmen und die Einführung von Big Data aus elektronischen Gesundheitsakten legen nahe, dass ein evidenzbasiertes Entscheidungsinstrument zur Unterstützung der Führung und der Politik der Notaufnahmen unerlässlich ist.
Die American Hospital Association schätzt, dass 33 % der Notaufnahmen in ländlichen Gebieten und 69 % der Notaufnahmen in Städten überlastet sind, obwohl es nach wie vor einen erheblichen Mangel an Pflegekräften gibt. Lehrkrankenhäuser sind mit zusätzlichen Überlegungen konfrontiert: Assistenzärzte benötigen qualitativ hochwertige Unterrichtsstunden von Präzeptoren und praktische Lernerfahrungen mit Patientenfällen, die sich beide auf die Effizienz der Ärzte und die Aufenthaltsdauer der Patienten auswirken. Eine vorgeschlagene Methode zur Überwindung dieser Hindernisse bei gleichzeitiger Verbesserung der Patientenversorgung ist die Umgestaltung von isolierten Notaufnahmen in kleinere, aber stärker integrierte, teambasierte Einheiten, die eine bessere Flexibilität bei der Terminplanung und der Personalbesetzung bieten und es ermöglichen, die Arbeitsbelastung der Patienten auf die verschiedenen Pflegeteams zu verteilen.
Die Notaufnahme von Southeastern Health, in der täglich mehr als 170 Patienten behandelt werden, möchte durch die Umstellung auf ein Pod-System die Ergebnisse für die Patienten und die Erfahrungen der Mitarbeiter verbessern und die Verweildauer der Patienten verkürzen. Ziel dieser Arbeit ist die Bewertung und der Vergleich der Leistung eines Pod-Designs mit dem aktuellen Design der Einheit mithilfe einer diskreten Ereignissimulation. Die Leistung und Robustheit verschiedener Konfigurationen von Personalmodellen (z. B. Anzahl der Krankenschwestern pro Schicht) und Abteilungsdesigns (Einheit oder Pod) wird für den erwarteten Bedarf, erhöhte Ankunftsraten und unterschiedliche Schweregrade der Patienten bewertet. Die wichtigsten Leistungskennzahlen sind die Verweildauer (gemessen an der Zeit von der Anmeldung bis zur Entlassung), die Ressourcennutzung und das Volumen der Notaufnahme (d. h. die Anzahl der Patienten in der Notaufnahme zu einem bestimmten Zeitpunkt).
Einschlägige Literatur
Die diskrete Ereignissimulation (DES) ist nützlich, um mit neuen Strategien zu experimentieren und sich auf künftige Ereignisse vorzubereiten, wie z. B. erhöhte Ankunftsraten oder veränderte Personalstärken. Sie wurde eingesetzt, um die besten Pfade für die Patientenversorgung zu ermitteln, Ressourcen effizient zuzuweisen und die Personalausstattung zu bestimmen (Oh et al. 2016; Augusto et al. 2018). Sie fanden heraus, dass die Reduzierung der Zeit für das Trinken von oralem Kontrastmittel bei CT-Scans für erwachsene Patienten, der verstärkte Einsatz von Selbstdiagnose in der Radiologie und die Verringerung der Probenentnahmerate den größten Einfluss auf die Reduzierung der LOS hatten.
Die Umstellung auf ein Podsystem erfordert eine Neugestaltung der Podplanung, des Personaleinsatzes und der Regeln für die Patientenführung. Gemischt-ganzzahlige Optimierung (Sir et al. 2017), Simulationsmodelle und Warteschlangentheorie sind Techniken, die zur Bestimmung neuer Schichtmuster für Pflegeanbieter und Pod-Planung verwendet werden. Die Konzepte reichen von ärztlich geleiteten Teams, die bestimmten Betten zugewiesen werden, wobei jedem Pod Patienten nach dem Zufallsprinzip zugewiesen werden (Patel und Vinson 2005), bis hin zu spezielleren Pods, die auf die Bedürfnisse der Patientenpopulation zugeschnitten sind, wie pädiatrische Pods und Pods für Patienten mit niedriger Akuität (Oh et al. 2016; Dinh et al. 2015). Agor et al. entwickelten einen Workload-Score, um die Zeit zu reduzieren, die die Notaufnahme bei maximaler Auslastung verbrachte. Der Score berücksichtigt Pod- und ED-Attribute wie die Anzahl der verhaltensmedizinischen Patienten und die Länge der Warteschlange (Agor et al. 2016). Schließlich können neue Funktionen wie ein Navigator, der den Patientenfluss überwacht (Dinh et al. 2015), oder eine spezielle Pflegefachkraft, die Patienten zu den Betten transportiert, für einen erfolgreichen Übergang von abteilungsbasierten Konzepten zu einem Pod-System erforderlich sein.
Die teambasierte Versorgung wurde in Beobachtungsstudien und in DES-Modellen untersucht und hat gezeigt, dass sie die Zeit bis zum ersten Arztbesuch des Patienten verkürzt, die Zahl der Fälle, in denen der Patient nicht gesehen wurde, verringert, die Patientenzufriedenheit verbessert und die Liegezeiten verkürzt, während die klinische Qualität der Versorgung erhalten bleibt (Patel und Vinson 2005; Oh et al. 2016; Dinh et al. 2015). Neben der Patientenerfahrung hat sich gezeigt, dass die teambasierte Pflege auch die Erfahrung des Personals verbessert. Die Zusammenarbeit von Assistenzärzten mit einem einzigen Arzt, die alle die gleichen Patienten behandeln, wurde mit einer besseren Wahrnehmung der Qualität der Lehre in Verbindung gebracht (Nable et al. 2014).
Die praktischen Erfolge eines Pod-basierten Designs in der Notaufnahme in Verbindung mit der Flexibilität der ereignisdiskreten Simulationsmodellierung legen nahe, dass diese Arbeit den Ablauf in der Notaufnahme verbessern und die Personal- und Stationsplanung bei Southeastern Health beeinflussen kann.
Die Lösung
Modellbau
Die Leistung des derzeitigen Stationskonzepts im Southeastern Health im Vergleich zum vorgeschlagenen pod-basierten System wurde mithilfe einer ereignisdiskreten Simulation in SimioTM University Enterprise Version 10 bewertet.
Daten und Simulationseingaben
Die Eingaben und die Validierung für dieses Modell wurden aus über 88.000 einzelnen Besuchen abgeleitet, von denen jeder über 150 Variablen enthielt, darunter Zeitstempel, Besuchsattribute und Patientenresultate. Besuchsdaten auf Patientenebene waren von November 2017 bis April 2019 verfügbar und wurden mit den ED-Unterprozessen Labortests, Radiologie, Transporteure sowie psychiatrische und gemeindenahe Pflegekonsultationen abgeglichen. Die aktuelle Personalausstattung wurde anhand von Arzt- und Pflegeplänen sowie täglichen Bettenzuweisungen für 2018 und 2019 ermittelt.
Die Trainings- und Testdatensätze wurden für die Eingabe und Validierung aufgeteilt. Die Datenanalyse wurde in R (Version 3) und JMP Pro 14 durchgeführt. Labortests und radiologische Bildgebung wurden in 7 bzw. 8 Primärkategorien gruppiert. Die Unterschiede zwischen den Zeitstempeln wurden als Bearbeitungszeiten für die Anmeldung, die Triage, den Transport zur und von der Radiologie, die Probenentnahme für Labortests, die Labortests und die Bildgebung vom Zeitpunkt der Bestellung bis zu den Ergebnissen, die Dispositionsentscheidung und die Zeit von der Dispositionsentscheidung bis zur Entlassung oder Aufnahme ins Krankenhaus verwendet. Einige Prozesse, wie z. B. einzelne Krankenschwestern- und Arztbesuche, wurden durch Befragung von Systemexperten ermittelt und mit der Literatur verglichen. Die stündliche Ankunftsrate wurde eindeutig von Montag 12:01 Uhr bis Sonntag 12:00 Uhr definiert (Abbildung 1). Zu den weiteren aus den Daten extrahierten Proportionen gehören die Art des Eintreffens (Ambulanz oder Haustür), die Akuität, die Zuweisung zur Abteilung, die endgültige Disposition und die binären Variablen für verhaltensgestörte Patienten, die Kombination von Laboruntersuchungen und bildgebenden Verfahren pro Besuch und die Konsultation der Gemeindepflege. Das Modell wurde so lange kalibriert, bis die beobachteten Ergebnisse (LOS, Bettenauslastung) validiert waren, indem unbekannte Datenfelder wie die Anzahl der Krankenschwesterbesuche pro Patient und die Zeit, die die Krankenschwester oder der Arzt ein Bett besucht, je nach Akuitätsgrad des Patienten angepasst wurden.
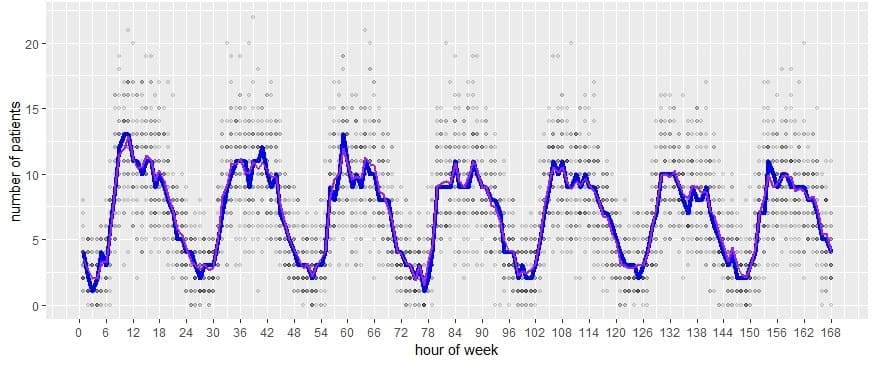
Patientenfluss
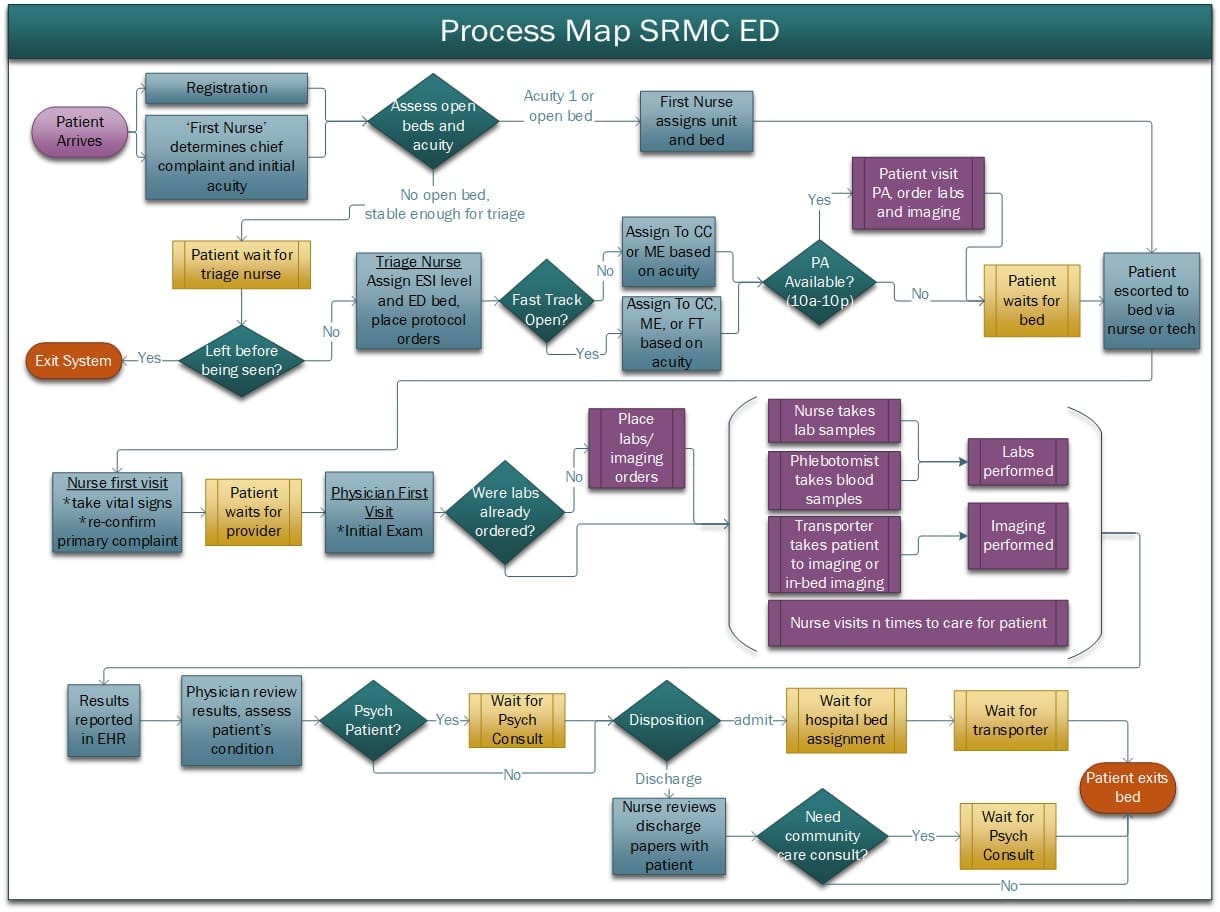
Ein Patient kommt entweder durch die Eingangstür oder mit einem Krankenwagen in die Notaufnahme und wird sofort am Empfang registriert. Auf der Grundlage der Hauptbeschwerden und der geschätzten Anzahl und Zusammensetzung der Ressourcen, die der Patient für die Behandlung benötigt, wird ein Notfallschweregrad (ESI) festgelegt. Diese Stufe reicht von 1 (schwerwiegend) bis 5 (am wenigsten schwerwiegend). Patienten mit schwerwiegenden Symptomen (ESI 1) werden sofort in einem Bett der Intensivstation untergebracht, alle anderen werden zur Triage geschickt, um eine gründlichere Erstuntersuchung und Zuweisung zur Station zu erhalten. Nach dem derzeitigen Stationskonzept werden die Patienten während der Triage einer von drei Abteilungen zugewiesen: Critical Care, Minor Emergencies und Fast Track. Im Pod-System werden die Patienten einem von sechs Teams zugewiesen: Orange, Lila, Gelb, Blau, Grün oder Grau. Nach der Triage warten die Patienten auf ein freies Bett.
Am Bett werden die Patienten durch eine Abfolge von Pflegeaufgaben betreut, darunter Besuche von Krankenschwestern und Ärzten, Entnahme von Laborproben, Transport für bildgebende Verfahren, psychiatrische Konsultationen, Unterbringung (aufgenommene Patienten) und Konsultationen in der Gemeindepflege. Es wird davon ausgegangen, dass die Patienten entweder in das Krankenhaus eingewiesen oder entlassen werden und die Einrichtung verlassen. Der Pflegeprozess und die anschließende Verweildauer des Patienten endet, wenn der Patient das Bett der Notaufnahme verlässt. Die Zeit, die ein Arzt oder eine Pflegekraft während des gesamten Aufenthalts mit dem Patienten verbringt, hängt von der ESI-Stufe und der Abteilung ab.
Abbildung 2 zeigt einen detaillierteren Versorgungspfad für Patienten, und die Logik der einzelnen Schritte (d. h. die Versorgung am Bett) wird in Abschnitt 2.4 beschrieben.
Ressourcen
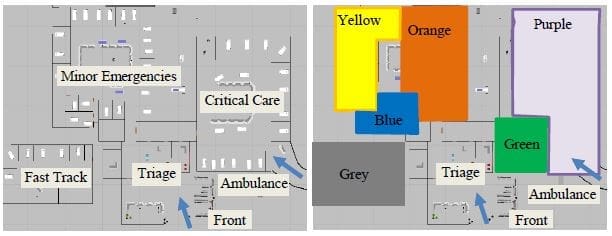
Abbildung 3 zeigt zwei Entwürfe der Notaufnahme von Southeastern Health; links ist der aktuelle abteilungsbasierte Entwurf und rechts das vorgeschlagene teambasierte Pod-System. In beiden Entwürfen kommen die Patienten durch den Haupteingang oder mit einem Krankenwagen in die Notaufnahme, melden sich an, durchlaufen die Triage und warten auf ein freies Bett im Warteraum (der derzeit mit "Triage" bezeichnet ist). Eine Pflegefachkraft übergibt die Patienten aus dem Warteraum an die Triage, wo sie eine Triage-Schwester und, falls während ihrer 12-Stunden-Schicht, einen Arzthelfer sehen. Nach der Triage warten die Patienten auf ein freies Bett.
In der abteilungsbasierten Notaufnahme (linke Abbildung 3) verfügt Fast Track (FT) über 6 Betten und ist von 10 bis 22 Uhr geöffnet, nimmt aber ab 21 Uhr keine neuen Patienten mehr auf. Minor Emergencies (ME) verfügt über 26 Betten und Critical Care (CC) über 18 Betten, beide sind durchgehend geöffnet. Ein Mid-Level-Provider deckt alle sechs Fast-Track-Betten ab und arbeitet während der FT-Öffnungszeiten von 10 Uhr bis 22 Uhr. Ein Arzt deckt alle ME-Betten ab, während ein weiterer Arzt alle CC-Betten abdeckt, so dass pro Tag 48 Stunden ärztlicher Dienst zur Verfügung stehen. Von 11 bis 23 Uhr wird davon ausgegangen, dass es 6 ME-Schwestern und 5 CC-Schwestern gibt und von 23 bis 23 Uhr 5 ME- und 4 CC-Schwestern. In der Realität kann die Anzahl der Krankenschwestern aufgrund der Verfügbarkeit von Personal variieren.
In der vorgeschlagenen podbasierten Notaufnahme (Abbildung 3, rechts) gibt es sechs Bettengruppen oder Pods mit unterschiedlichen Dienstplänen, die jeweils mit Teams aus Ärzten, Krankenschwestern und Arzthelferinnen besetzt sind. Ein Arzt und drei Krankenschwestern sind dem orangenen Pod zugewiesen. Der lilafarbenen Gruppe sind ein Arzt und vier Krankenschwestern zugewiesen. Sowohl der orangefarbene als auch der violette Pod sind ständig geöffnet. Ein Assistenzarzt und eine Krankenschwester sind der blauen Station zugewiesen, die von 11 bis 23 Uhr geöffnet ist. Eine Assistenzärztin und zwei Krankenschwestern sind der gelben Station zugeteilt, die von 9 bis 21 Uhr geöffnet ist. Der grüne Bereich dient als neuer Fast-Track-Bereich und ist mit einem mittleren Leistungserbringer (PA oder Nurse Practitioner) besetzt; er ist von 10 bis 22 Uhr geöffnet. Der Gray Pod ist durchgehend geöffnet und mit einem Mid-Level-Provider besetzt.
Zu den gemeinsam genutzten Ressourcen gehören vier Phlebotomisten in 12-Stunden-Schichten, die nacheinander von 4 bis 7 Uhr beginnen, und ein Phlebotomist in der Nachtschicht von 7 bis 7 Uhr. Es gibt drei Transporteure von 7 bis 19 Uhr und einen von 19 bis 7 Uhr. Schließlich macht ein psychiatrischer Arzt einmal täglich zwischen 8 und 10 Uhr eine Visite, um verhaltensmedizinische Konsultationen durchzuführen.
Programmierlogik
Die Patienten kommen über eine zeitvariable Ankunftsrate an, die für jede der 168 Stunden in einer Woche definiert ist, um stündliche und tägliche Ankunftsschwankungen zu berücksichtigen. Patienten- und Besuchsattribute werden über Zeilenverweise auf eine Datentabelle zugewiesen. Die Weiterleitung der Patienten erfolgt über ein globales Netz von Pfaden mit Routen zur Triage oder zu Betten, die eine Begleitung durch eine Krankenschwester oder ein Pflegepersonal erfordern.
Die Triage ist eine zweistufige Aufgabenfolge. Die Patienten erhalten zunächst von der Triage-Schwester eine Zuweisung zu einer Einheit oder einem Pod und suchen dann den Triage-PA auf. Im abteilungsbasierten System werden Patienten mit Verhaltensstörungen der ME zugewiesen, alle anderen werden je nach Akuität und Bettenverfügbarkeit CC, ME oder FT zugewiesen. Nach der Bearbeitung begleitet die Triage-Pflegekraft die Patienten in den Warteraum, wo sie auf ein freies Bett in der ihnen zugewiesenen Abteilung warten. Die Patienten werden zunächst auf der Grundlage historischer Datentrends einer Station zugewiesen und können dann je nach der sich ändernden Bettenverfügbarkeit während ihrer Wartezeit nach der Triage zwischen CC und ME wechseln.
Bei den teambasierten Pod-Konzepten werden die drei Einheiten zu 6 Pods umdefiniert, und die Zuweisung basiert auf dem Ausgleich der Ankünfte zwischen den verfügbaren Pods. Die Patienten werden nach der Triagierung dem ersten verfügbaren Bett zugewiesen, wobei die folgenden Einschränkungen gelten. Patienten mit Verhaltensstörungen kommen in die graue Station, wenn Betten verfügbar sind, andernfalls werden sie in die Zimmer für Verhaltensstörungen in den orangen oder lila Stationen geschickt. Die gelben und blauen Stationen werden von Assistenzärzten geleitet und nehmen daher keine Patienten mit hohem Schweregrad auf. Patienten mit hohem Schweregrad (ESI 1 oder 2) können nur in den violetten oder orangenen Räumen behandelt werden, die beide von Ärzten der Notaufnahme geleitet werden. Die grüne Station ist für Fast-Track-Patienten vorgesehen, d. h. Patienten mit ESI-Stufen 4 und 5 werden der grünen Station zugewiesen, sofern Betten verfügbar sind. Die gelben, blauen und grünen Stationen nehmen Patienten bis zu 45 Minuten vor Schließung auf. Wenn alle Betten belegt sind, sitzen die Patienten nach der Triage im Warteraum und warten in einer gepoolten First-in-First-out-Warteschlange auf das erste verfügbare Bett (unter Einhaltung der oben beschriebenen Akuitätsbeschränkungen).
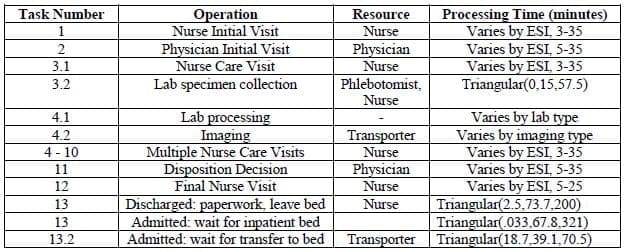
Die Bettenabfertigung wird mit Hilfe von Task-Sequence-Datentabellen definiert. Die Tabellen werden durch die Akuität des Patienten und durch die aktuell durchgeführte Operation referenziert. Die allgemeine Aufgabenabfolge ist für jeden Patienten gleich (siehe Tabelle 1), aber die Bedingungen, die für die Durchführung jeder Aufgabe erforderlich sind, und die Ressourcenanforderungen sind für jedes Bett und jeden Patienten unterschiedlich. Um die Realität nachzubilden, wird eine Krankenschwester während ihrer Schicht immer dieselben 3-5 Betten und ein Arzt immer dieselben 10+ Betten abdecken, was durch Zeilenreferenzierung im Modell definiert wird. Schließlich werden in Tabelle 1 sequenzielle Aufgaben durch die Änderung ganzer Zahlen dargestellt, während parallele Aufgaben durch die Änderung von Dezimalstellen gekennzeichnet sind. Einzelne Krankenschwester- und Arztbesuche, bildgebende Verfahren, Probenentnahmen für Laboruntersuchungen und Transporte zu/von bildgebenden Verfahren sind sequentiell, während die Laborverarbeitung parallel zu diesen Prozessen erfolgen kann.
Das Ende der Versorgung wird durch eine Dispositionsentscheidung des Arztes definiert. Wird der Patient aufgenommen, wartet er auf die Zuweisung eines Krankenhausbettes und den Transport. Wird der Patient entlassen, wird er von der Krankenschwester "ausgecheckt" und erhält möglicherweise eine Beratung durch die Gemeindepflege. Alle verhaltensgestörten Patienten werden vor der endgültigen Einweisung von einem Psychiater konsultiert; eingewiesene Patienten warten auf ein Bett, Patienten, die in eine Gemeinschaftseinrichtung entlassen werden, müssen auf einen freien Platz warten, wobei sie im Durchschnitt drei weitere Tage in der Notaufnahme warten. Sowohl eingewiesene als auch entlassene Patienten halten sich am Schalter für die Ausgangsregistrierung auf und verlassen das System. Wenn eine Einheit oder ein Pod geschlossen wird (d. h. FT, Gelb, Blau und Grün), beenden die Betten die bereits begonnene Arbeit und nehmen keine neuen Patienten mehr auf.
Die geschäftlichen Auswirkungen
Ergebnisse
Das Simulationsmodell läuft 4 Wochen lang mit einer 2-wöchigen Anlaufzeit. Jeder Durchlauf wurde 10 Mal wiederholt, um sicherzustellen, dass die Validierungsparameter die gewünschte Breite um den wahren Parameter haben.
Validierung
Die Proportionen der Patiententypen (Akuitätsgrad, Zuweisung zur Abteilung) und die erwartete Gesamtzahl der Patienten, die im System ankommen, wurden aus den Testdaten extrahiert und mit den Simulationsergebnissen verglichen, um die Validierung unter der Annahme eines abteilungsbasierten ED-Designs durchzuführen. Das Modell wird kalibriert, indem unbekannte Datenpunkte wie die Anzahl der Besuche einer Krankenschwester und die Zeit, die eine Krankenschwester oder ein Arzt bei jedem Besuch mit dem Patienten verbringt, auf der Grundlage des Akuitätsgrads angepasst werden, bis die erwarteten Ergebnisse in Bezug auf die LOS und das Volumen der Notaufnahme erfüllt sind.
Experimente
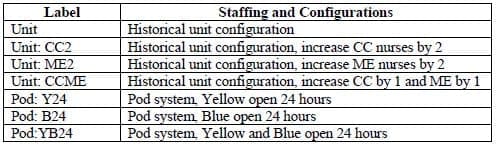
Es werden zwei ED-Konfigurationen in Betracht gezogen: 1) ein abteilungsbasiertes [aktuelles] System und 2) ein pod-basiertes Design. Innerhalb jeder Konfiguration werden Personal- und Pod-Pläne variiert und die Leistung wird für den erwarteten Bedarf, die erhöhte Ankunftsrate und die erhöhte Anzahl von Patienten mit Verhaltensstörungen verglichen. In Tabelle 2 sind die einzelnen ED-Konfigurationen und Personal- (für Einheiten) bzw. Dienstplanmodelle (für Pods) aufgeführt. Bei der Einteilung der Patienten für das Pod-System wird in diesen Experimenten davon ausgegangen, dass der Patient dem ersten verfügbaren Bett in einem beliebigen Pod zugewiesen wird, für das er in Frage kommt (im Abschnitt Programmierlogik werden die Regeln für die Zuweisung auf der Grundlage der ESI beschrieben).
Die Leistung jeder Konfiguration in Tabelle 2 wird in drei Szenarien bewertet: erwartete Nachfrage, erhöhte Ankunftsrate und erhöhter Anteil an verhaltensgestörten Patienten. Das erste Szenario entspricht der aktuellen Bedarfslage in der Notaufnahme von Southeastern Health. Ein Anstieg der Ankunftsrate um 10 % wird getestet, um jede Konfiguration unter potenzieller zukünftiger Nachfrage zu bewerten. Schließlich wird ein 10 %iger Anstieg des Anteils der verhaltensauffälligen Patienten (unter Annahme einer Standardankunftsrate) getestet, um das Umfeld nach Katastrophen wie dem Hurrikan Florence zu simulieren. Jedes Nachfrageszenario testet die Robustheit der Personal- und Gerätekonfigurationen.
Leistung
Die drei wichtigsten Leistungskennzahlen, die hier bewertet werden, sind die LOS der Patienten, die Bettenauslastung und das Volumen der Notaufnahme. Die LOS wird für jeden Patientenschweregrad (ESI 1-5) bewertet. Die Bettenauslastung wird für jede Einheit oder jedes Pod einzeln betrachtet. Das Volumen der Notaufnahme ist die durchschnittliche Anzahl der Patienten in der gesamten Notaufnahme zu einem bestimmten Zeitpunkt.
Bei erwarteter Nachfrage werden die Konfigurationen anhand der durchschnittlichen LOS für jede Patientenschweregruppe (d. h. ESI-Stufe) bewertet. Abbildung 4 zeigt die prozentuale Veränderung der durchschnittlichen LOS zwischen dem aktuellen System ("Einheit") und der aufgeführten Konfiguration. Die besten Modelle weisen die größten negativen Veränderungen auf. Bei Verwendung des aktuellen Stationskonzepts reduziert die Hinzunahme einer CC-Schwester die LOS um mehr als 10 % für alle Patientenakuitätsstufen, während "Pod:YB24" die beste Leistung in Bezug auf die LOS für Patienten mit den ESI-Stufen 1-4 erbringt.
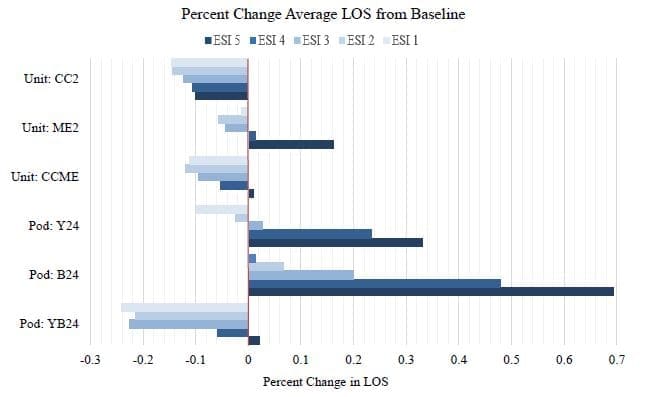
Aus Abbildung 4 lässt sich auch ableiten, dass die Kapazität für diese Notaufnahme nicht ausreicht, wenn nur blaue oder nur gelbe Pods rund um die Uhr geöffnet sind (d. h. gelb bzw. blau sind nur 12 Stunden pro Tag geöffnet). Dies zeigt sich in dem hohen prozentualen Anstieg der durchschnittlichen LOS, der sich stärker auf die Patienten mit geringerer Akuität auswirkt.
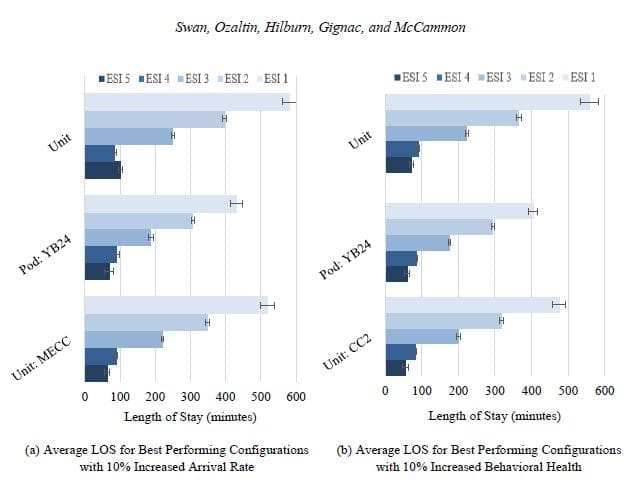
Als nächstes betrachten wir die Leistung bei unerwarteter Nachfrage (Abbildung 5(a) und 5(b)). Betrachten wir zunächst einen Anstieg der Ankunftsrate um 10 % (Abbildung 5(a)). Im Unit-Design war die leistungsstärkste Konfiguration eine zusätzliche Krankenschwester in CC und ME. Die leistungsstärkste Konfiguration für das Pod-Design bestand darin, die gelben und blauen Pods 24 Stunden lang offen zu halten. Unter der erhöhten Ankunftsrate hat das aktuelle System (Einheit) eine durchschnittliche LOS von 264 Minuten für alle Patienten. Die leistungsstärksten Konfigurationen reduzierten die durchschnittliche LOS; Einheit:CCME hatte eine durchschnittliche LOS von 235 Minuten, während Pod:YB24 eine durchschnittliche LOS von 206 Minuten hatte. Betrachtet man die einzelnen ESI-Stufen, so zeigt sich, dass das Unit-basierte System tendenziell eine kürzere LOS für die weniger schweren Patienten in ESI 5 aufweist, während das Pod-System eine kürzere LOS für die schwereren Patienten in ESI 1, 2 und 3 hat. Die Pod-Konfiguration mit gelben und blauen Pods, die rund um die Uhr geöffnet sind, schnitt insgesamt besser ab als das stationsbasierte System, wenn mehr Patienten ankamen. Das andere unerwartete Szenario, das untersucht wurde, ist eine 10 %ige Zunahme der verhaltensmedizinischen Patienten (Abbildung 5(b)). Hier waren die leistungsstärksten Konfigurationen Pod:YB24 und CC2, wobei die Pod-Konfiguration mit gelben und blauen Pods, die rund um die Uhr geöffnet sind, die anderen Konfigurationen insgesamt übertraf. Von besonderem Interesse ist hier ESI 2, d. h. der Schweregrad, in den verhaltensauffällige Patienten eingestuft werden. Auch hier übertrifft PodYB24 die CC2-Konfiguration bei diesem Schweregrad leicht. Unter beiden unerwarteten Bedingungen verringerten Einheit:CC2 und Pod:YB24 die durchschnittliche LOS über alle Akuitätsstufen hinweg im Vergleich zur aktuellen Personalkonfiguration. Die größte Veränderung zwischen den Pod- und Unit-Konzepten ist bei den schwersten Patienten zu beobachten; das Pod-System und sein Ziel, die Arbeitsbelastung auszugleichen, führt zu einer niedrigeren durchschnittlichen LOS für ESI-1-Patienten.
Zur Bewertung der effizienten Ressourcennutzung wurde eine gewichtete durchschnittliche Auslastung pro Pod oder pro Einheit berechnet, um die unterschiedliche Anzahl von Betten in jeder Einheit zu berücksichtigen. Wie oben beschrieben, variiert die Anzahl der Betten in den Pod-Konfigurationen von 10 (lila und orange) bis 4 (blau), während in der Unit-Konfiguration ME 26 und FT 6 Betten hat. Für jede Konfiguration in Abbildung 6 zeigt der Balken die Summe der Auslastung jedes Pods oder jeder Unit multipliziert mit der Anzahl der Betten in diesem Pod oder dieser Unit.
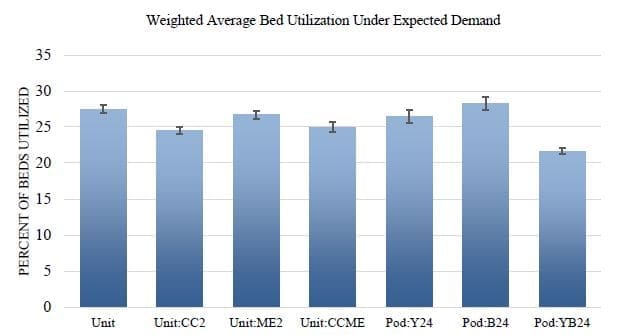
Die Pod-Konfiguration mit blauen Betten, die 24 Stunden am Tag geöffnet sind, hat die höchste gewichtete Auslastung, während die Pod-Konfiguration mit gelben und blauen Betten, die 24 Stunden am Tag geöffnet sind, die niedrigste gewichtete Auslastung hat. Darüber hinaus zeigt Abbildung 6, dass sich die Auslastung zwischen den Abteilungskonfigurationen bei unterschiedlichen Personalstärken nicht drastisch ändert. Von größtem Interesse ist hier die Frage, wie sich die Bettenauslastung auf die LOS der Patienten in der Notaufnahme auswirkt. Vergleicht man die Konfiguration Pod:YB24 in den Abbildungen 4-6, so zeigt sich, dass eine geringere gewichtete Bettenauslastung mit einer niedrigeren LOS für Patienten in der Notaufnahme einhergeht.
Die letzte Messgröße für die Leistung ist eine Momentaufnahme der Anzahl der Patienten in der Notaufnahme zu einem bestimmten Zeitpunkt. Über 10 Replikationen hinweg wurden das durchschnittliche Patientenaufkommen in der Notaufnahme und sein 95 %-Konfidenzintervall für jede Konfiguration berechnet und in Tabelle 3 zusammengefasst.
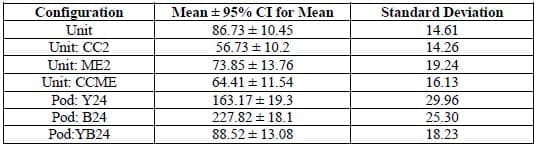
Die Konfidenzintervalle geben Aufschluss über die Bandbreite der Patientenzahlen, die in der Notaufnahme während des vierwöchigen Simulationszeitraums auftreten können. Beispielsweise hat Einheit:CC2 ein etwas kleineres Konfidenzintervall und eine etwas geringere Standardabweichung beim Patientenaufkommen als die aktuelle Einheitenkonfiguration. Darüber hinaus hat das Gondeldesign, bei dem sowohl Gelb als auch Blau 24 Stunden geöffnet sind, das kleinste Konfidenzintervall und die kleinste Standardabweichung aller Gondeldesigns. Je kleiner die Konfidenzintervallbreiten und Standardabweichungen sind, desto eher fördert diese Konfiguration einen gleichmäßigen Patientenfluss durch die Abteilung und vermeidet unnötige Wartezeiten für die Patienten. Insgesamt haben die Unit-Konfigurationen ein geringeres Patientenaufkommen in der Notaufnahme als die Pod-Konfigurationen, aber wie in den vorherigen Abbildungen dargestellt, übertrifft das Pod-System tendenziell die Unit-Konfiguration in Bezug auf die Patienten-LOS.
In den Abbildungen 4-6 und in Tabelle 3 werden die Stations- und Pod-Konfigurationen aus verschiedenen Blickwinkeln bewertet. Nur durch die Bewertung der einzelnen Personalkonfigurationen anhand aller Kennzahlen können wir verstehen, wie sie sich auf Patienten und Personal in der Notaufnahme auswirken.
Diskussion und Schlussfolgerungen
Schwankungen in der Arbeitsbelastung, unsichere Ankunftszeiten und Ressourcenknappheit führen zu überfüllten Notaufnahmen, Unzufriedenheit der Patienten und Burnout beim Personal. Hier wurden Verbesserungen des Patientenflusses in einer Notaufnahme mit Hilfe einer diskreten Ereignissimulation bewertet, um ein teambasiertes Pod-System mit dem derzeitigen System zu vergleichen. Die Leistung der beiden Systeme wurde anhand von Patienten-LOS, ED-Volumen und Ressourceneffizienz gemessen. Die Simulationsanwendung und die prognostizierten Ergebnisse wurden für die Notaufnahme von Southeastern Health demonstriert.
Bei der gegenwärtig erwarteten Nachfrage führte die Pod-Konfiguration mit gelben und blauen Pods, die 24 Stunden geöffnet sind, zu einer deutlichen Verringerung der LOS für Patienten der Schweregrade ESI 1-4. Diese Konfiguration schneidet auch im Hinblick auf das Patientenaufkommen in der Notaufnahme gut ab (Tabelle 3), wobei das Aufkommen in Pod:YB24 mit dem der aktuellen Einheit vergleichbar ist. Andererseits wies diese Konfiguration die niedrigste gewichtete durchschnittliche Bettenauslastung auf, was darauf hindeutet, dass es einen Zeitplan geben könnte, der die Betten entsprechend der erwarteten Nachfrage optimaler auslastet.
Das teambasierte Gondeldesign ist tendenziell robuster als das Stationsdesign bei schwankender Nachfrage. Wenn die Zahl der Patienten in der Notaufnahme um 10 % ansteigt, wird geschätzt, dass die durchschnittliche Liegezeit der Patienten bei einem Pod-Konzept um eine Stunde kürzer ist als bei der derzeitigen Personalausstattung von Southeastern Health (Abbildung 5(a)). Das Pod-System wirkt sich am stärksten auf Patienten mit hohem Schweregrad aus und hat eine deutlich niedrigere durchschnittliche LOS als selbst die leistungsfähigste Stationskonfiguration. Außerdem wurde ein höherer Anteil an verhaltensgestörten Patienten berücksichtigt, eine Patientengruppe, die den Patientenfluss in der Notaufnahme erheblich beeinflusst, da sie mindestens 24 Stunden in der Notaufnahme bleiben. Das teambasierte Pod-Konzept war effektiver bei der Bewältigung dieser veränderten Nachfrage und der Beibehaltung einer niedrigen durchschnittlichen Aufenthaltsdauer der Patienten. Insbesondere ist die durchschnittliche Verweildauer von ESI-2-Patienten, dem Schweregrad für verhaltensgestörte Patienten, in der Pod-Konfiguration deutlich niedriger als in der Stationskonfiguration, was einen Kaskadeneffekt auf die Verweildauer anderer Schweregrade hat.
Diese Arbeit ist der erste Schritt auf dem Weg zur Umgestaltung der Notaufnahme von Southeastern Health zu einem pod-basierten Konzept. Von besonderem Interesse sind die Kompromisse zwischen den Leistungskennzahlen für die Patientenversorgung wie LOS und ED-Volumen und den finanziellen Kennzahlen für die Planung der Pod-Öffnungszeiten und der Personalausstattung. Die Analyse der Leistung von Abteilungs- und Pod-Konfigurationen unter Verwendung alternativer Messgrößen wie der Anzahl der Patienten, die die Station verlassen, ohne gesehen zu werden, der Wartezeit auf ein Bett in der Notaufnahme und der Auslastung von Pflegepersonal und Dienstleistern steht noch aus. Weitere Experimente, die in Betracht gezogen werden sollten, sind alternative Routing-Regeln für Pods und das Hinzufügen von Assistenzärzten als Ressource. Schließlich kann das Modell durch die Hinzufügung von Details wie die Identifizierung von Traumapatienten und die Hinzufügung von Konsultationen in der Gemeindepflege weiter verbessert werden. Im Zuge der Weiterentwicklung des Pod-Systems bei Southeastern Health können weitere Experimente mit der Pod-Zuweisung durchgeführt werden, um die Arbeitsbelastung auszugleichen und die Wartezeiten weiter zu verkürzen. Darüber hinaus wird die Untersuchung der Pod-Planung und -Personalausstattung dazu beitragen, die Abläufe in der Notaufnahme von Southeastern Health zu verbessern.
Da die Notaufnahmen im ganzen Land steigende Ankunftszahlen und potenziell sinkende Budgets und Mitarbeiterzahlen verzeichnen, besteht die Notwendigkeit, die Effizienz der Versorgung zu verbessern, ohne den Ressourcenbedarf zu erhöhen. Das hier entwickelte Simulationsmodell deutet darauf hin, dass die Notaufnahmen den Patientenfluss verbessern und gleichzeitig die Ressourcen effizienter nutzen können, indem sie zu einem teambasierten Versorgungskonzept übergehen. Abgesehen von den Leistungskennzahlen hat sich gezeigt, dass teambasierte Betreuungsmodelle in der Notaufnahme die Patientenzufriedenheit erhöhen, das Lernumfeld für Assistenzärzte verbessern und das Burnout des Personals verringern. Die weitere Verbesserung dieses Modells und die Erprobung neuer Experimente bei der Personalbesetzung und der Patientenführung werden die Entscheidungsträger in den Krankenhäusern informieren und sie in die Lage versetzen, evidenzbasierte Entscheidungen zu treffen.
Danksagung
Die Autoren möchten sich besonders bei Katy Smith bedanken, die eine ständige Simio-Ressource und unersetzliche Problemlöserin ist. Außerdem wäre dieses Projekt ohne Donna Coleman, Kyle Collins, Jason Cox und das gesamte ED-Team von Southeastern Health nicht möglich gewesen.
Biografien der Autoren
BREANNA SWAN ist Doktorandin am Edward P. Fitts Department of Industrial and Systems Engineering an der North Carolina State University. Sie hat einen MS in Mathematik von der University of Wisconsin - Milwaukee. Ihr Forschungsinteresse gilt der effektiven Nutzung von Big Data in Echtzeit durch Simulationen, prädiktive Analytik und Optimierungsmodelle, insbesondere im Gesundheitswesen. Ihre E-Mail Adresse lautetbpswan@ncsu.edu.
OSMAN Y. ÖZALTIN ist Assistenzprofessor am Edward P. Fitts Department of Industrial and Systems Engineering und Mitglied des Fakultätsclusters Personalisierte Medizin an der North Carolina State University. Er erwarb seinen Master of Science und seinen Doktortitel in Wirtschaftsingenieurwesen an der Universität von Pittsburgh. Seine Forschungsinteressen umfassen theoretische, rechnerische und angewandte Aspekte der mathematischen Programmierung, wobei er sich auf Optimierungsprobleme konzentriert, die im öffentlichen Gesundheitswesen, in der personalisierten Medizin und in der Gesundheitsversorgung auftreten. Zu seinen Methoden gehören ganzzahlige Programmierung, stochastische Programmierung und zweistufige Programmierung. Seine E-Mail lautetoyozalti@ncsu.edu.
SONJA HILBURN ist Leiterin der Notfalldienste bei Southeastern Health. Sie erhielt ihren BSN von der University of North Carolina-Wilmington und ihren MSN von der Western Governors University. Ihr Forschungsinteresse gilt der Verkürzung der Verweildauer und der Verbesserung der Patientenerfahrung in der Notaufnahme; ihre Arbeit wurde bei den Touchstone Awards 2018 von Atrium Health gewürdigt, die an herausragende Projekte vergeben werden, die Best Practices im Bereich Patientensicherheit und klinische Ergebnisse demonstrieren. Ihre E-Mail lautethilbur01@srmc.org.
ELIZABETH GIGNAC, DO, ist stellvertretende Direktorin und Programmdirektorin für das Emergency Medicine Residencey Program bei Southeastern Health in Lumberton, NC. Dr. Gignac gründete mit der Campbell University School of Osteopathic Medicine, an der sie weiterhin als Fakultätsmitglied tätig ist, das erste osteopathische Programm für Notfallmedizin in diesem Bundesstaat. Sie studierte Medizin an der Michigan State University College of Osteopathic Medicine und absolvierte ihre Facharztausbildung an der Metro Health in Grand Rapids, MI. Ihre E-Mail lautetgignac01@srmc.org.
GEORGE MCCAMMON JR, DO, ist medizinischer Leiter der Notaufnahme, stellvertretender medizinischer Leiter des Rettungsdienstes, Epic-Kontaktexperte und stellvertretender Programmdirektor für Notfallmedizin bei Southeastern Health in Lumberton, NC. Außerdem ist er Mitglied der Fakultät für Notfallmedizin an der Campbell University School of Osteopathic Medicine. Zu seinen Forschungsinteressen gehört die medizinische Versorgung in unerwarteten Situationen wie den Hurrikans Matthew und Florence. Er studierte Medizin an der WV School of Osteopathic Medicine und absolvierte seine Facharztausbildung am Metro Health Hospital in Grand Rapids, MI. Seine E-Mail lautetmccamm01@srmc.org.
Referenzen
Agor, J., K. McKenzie, M. Mayorga, O. Ozaltin, R. Parikh, und J. Huddleston. 2018. "Simulating Triage of Patients into an Internal Medicine Department to Validate the Use of an Optimization-Based Workload Score". In Proceedings of the Winter Simulation Conference, edited by W. K. V. Chan, A. D'Ambrogio, G. Zacharewicz, N. Mustafee, G. Wainer, and E. Page, 2881-2892.
Augusto, V., M. Murgier, and A. Viallon. 2018 . "Modelling And Simulation Framework For Intelligent Control Of Emergency Units In The Case Of Major Crisis." In Proceedings of the 2018 Winter Simulation Conference, edited by M. Rabe, A.A. Juan, N. Mustafee, A. Skoogh, S. Jain, and B. Johansson, 2495-2506.
Dinh, M. M., T. C. Green, K. J. Bein, S. Lo, A. Jones, and T. Johnson. 2015. "Emergency Department Clinical Redesign, Team-Based Care and Improvements in Hospital Performance: A Time Series Analysis". Emergency Medicine Australasia 27(4):317-22.
Nable, J., J. C. Greenwood, M. K. Abraham, M. C. Bond,a und M. E. Winters. 2014. "Implementation of a Team-Based Physician Staffing Model at an Academic Emergency Department". Western Journal of Emergency Medicine 15(6):682-686.
Oh, C., A. M. Novotny, P. L. Carter, R. K. Ready, D. D. Campbell, und M. C. Leckie. 2016. "Use of a Simulation-Based Decision Support Tool to Improve Emergency Department Throughput". Operations Research for Health Care 9:29-39.
Patel, P. B. und D. R. Vinson. 2005. "Team Assignment System: Expediting Emergency Department Care". Annals of Emergency Medicine 46(6):499-506.
Sir, M. Y., D. Nestler, T. Hellmich, D. Das, M. J. Laughlin Jr., M. C. Dohlman, und K. Pasupathy. 2017. "Optimization of Staffing Improves Patient Experience at Mayo Clinic". Interface 47(5):369-471.
Wiler, J. L., R. T. Griffey, and T. Olsen. 2011. "Review of Modeling Approaches for Emergency Department Patient Flow and Crowding Research". Academic Emergency Medicine 18(12):1371-79.
Applications
- Einsatz des digitalen Zwillings einer pädagogischen Roboterzelle während der Pandemie
- Stapelvorgänge für leere Container: Fallstudie einer Abteilung für leere Container in Valparaiso, Chile
- Verwendung operativer Ansätze zur Vorhersage der Leistung von groß angelegten Shuttle-Fahrzeug-Typ-Mini-Load-AS/RS-Systemen

