Le défi
par Breanna Swan, Osman Ozaltin, Sonja Hilburn, Elizabeth Gignac, George McCammon Jr.
Présenté lors de la Conférence d'hiver sur la simulation 2019
Les interactions complexes entre la variabilité de la charge de travail, les taux d'arrivée incertains et croissants, et les contraintes de ressources rendent difficile l'amélioration du flux dans les services d'urgence (ED). Cette complexité est à l'origine de l'encombrement des urgences, de la durée de séjour des patients et de l'épuisement professionnel des soignants. L'un des moyens d'améliorer l'efficacité tout en maintenant des soins de haute qualité consiste à passer d'un service cloisonné à une conception basée sur le travail d'équipe ou un système de pods. Cet article vise à comparer un système de pods à un système d'unités au service des urgences de Southeastern Health à l'aide d'une simulation d'événements discrets. La robustesse du modèle dans le cadre d'une sélection de modèles de dotation en personnel sera testée avec des taux d'arrivée accrus et des combinaisons variables de gravité pour les patients entrants. En fin de compte, il est démontré que le système de pods maintient les paramètres de qualité des soins tout en augmentant l'utilisation des ressources, établissant ainsi la preuve de concept qu'un système de pods optimisé peut améliorer le flux dans les urgences.
Introduction
L'encombrement des services d'urgence (SU) dû à la longue durée de séjour des patients augmente les risques de préjudice pour les patients et réduit leur satisfaction. Les urgences surchargées réduisent également la satisfaction professionnelle, la productivité et l'épuisement professionnel (Wiler et al. 2011). Les interactions complexes entre la variabilité de la charge de travail, les taux d'arrivée incertains et croissants, et les contraintes de ressources rendent difficile l'amélioration des flux et la réduction de l'encombrement. La complexité des urgences et l'introduction de données massives provenant des dossiers médicaux électroniques suggèrent qu'un outil de décision fondé sur des données probantes est essentiel pour soutenir la direction et les politiques des urgences.
L'American Hospital Association estime que 33 % des services d'urgence des hôpitaux ruraux et 69 % des services d'urgence des hôpitaux urbains fonctionnent en surcapacité, alors qu'il y a toujours une pénurie importante d'infirmières diplômées. Les hôpitaux universitaires sont confrontés à d'autres considérations : les résidents ont besoin de temps d'instruction de qualité de la part des précepteurs et d'une expérience d'apprentissage pratique de la part des patients, ce qui a un impact sur l'efficacité des médecins et sur la durée du séjour des patients. L'une des méthodes proposées pour surmonter ces obstacles tout en améliorant les soins aux patients consiste à réorganiser les unités d'urgence cloisonnées en unités plus petites mais plus intégrées, basées sur le travail d'équipe, qui offrent une plus grande souplesse en matière d'horaires et de personnel et permettent d'équilibrer la charge de travail des patients au sein des équipes de prestataires de soins.
Le service des urgences de Southeastern Health, qui accueille plus de 170 patients par jour, vise à améliorer les résultats pour les patients et l'expérience du personnel en réduisant la durée de séjour des patients grâce à la transition vers un système de modules. L'objectif de ce travail est d'évaluer et de comparer les performances d'une conception de pods à la conception actuelle de l'unité à l'aide d'une simulation d'événements discrets. Les performances et la robustesse de multiples configurations de modèles de dotation en personnel (c'est-à-dire le nombre d'infirmières par équipe) et de conceptions de services (unité ou module) seront évaluées pour la demande attendue, les taux d'arrivée accrus et la diversité de la gravité des patients. Les principales mesures de performance sont la durée du séjour (LOS), mesurée par le temps écoulé entre l'inscription et la sortie, l'utilisation des ressources et le volume des urgences (c'est-à-dire le nombre de patients dans les urgences à un moment donné).
Littérature pertinente
La simulation d'événements discrets (DES) est utile pour expérimenter de nouvelles politiques et se préparer à des événements futurs tels que l'augmentation du nombre d'arrivées ou l'évolution des effectifs. Elle a été appliquée pour identifier les meilleurs parcours de soins des patients, allouer efficacement les ressources et déterminer les modèles de dotation en personnel (Oh et al. 2016 ; Augusto et al. 2018). En particulier, Oh et al. ont utilisé la simulation pour réduire la durée de séjour des patients en évaluant et en comparant les améliorations apportées au système ; ils ont finalement constaté que la réduction du temps de consommation de produits de contraste oral pour les patients adultes en tomodensitométrie, l'utilisation accrue de l'autodictée en radiologie et la réduction du taux de recollement des échantillons avaient le plus d'influence sur la réduction de la durée de séjour des patients.
Le passage à un système de pods nécessite de revoir la programmation des pods, l'affectation du personnel et les règles d'acheminement des patients. L'optimisation en nombres entiers mixtes (Sir et al. 2017), les modèles de simulation et la théorie des files d'attente sont des techniques utilisées pour déterminer les nouveaux modèles de quarts de travail pour les prestataires de soins et l'ordonnancement des unités. Les conceptions varient, allant d'équipes dirigées par des médecins et affectées à des lits spécifiques, chaque pod se voyant attribuer des patients au hasard (Patel et Vinson 2005), à des pods plus spécialisés pour répondre aux besoins de la population de patients, comme les pods pédiatriques et les pods spécifiques à faible acuité (Oh et al. 2016 ; Dinh et al. 2015). L'acheminement des patients vers les modules est essentiel à la fluidité ; Agor et al. ont mis au point un score de charge de travail pour réduire le temps d'utilisation maximale des urgences. Le score prend en compte les attributs du module et du service d'urgence, comme le nombre de patients souffrant de troubles du comportement et la longueur de la file d'attente (Agor et al. 2016). Enfin, de nouveaux rôles, tels qu'un navigateur supervisant le flux de patients (Dinh et al. 2015) ou une infirmière technicienne spécialisée transportant les patients vers les lits, peuvent être nécessaires pour une transition réussie des conceptions basées sur les unités vers un système de pods.
Les soins en équipe ont fait l'objet d'études observationnelles et de modèles de DES, et il a été démontré qu'ils réduisaient le délai entre la première visite du patient et celle du médecin, qu'ils réduisaient le nombre de cas où le patient est parti sans avoir été vu, qu'ils amélioraient la satisfaction du patient et qu'ils réduisaient la durée de séjour tout en maintenant la qualité clinique des soins (Patel et Vinson 2005 ; Oh et al. 2016 ; Dinh et al. 2015). Au-delà de l'expérience des patients, il a été démontré que les soins en équipe améliorent également l'expérience du personnel. Le fait d'associer des résidents à un seul médecin, qui voient tous des patients communs, a été associé à une meilleure perception de la qualité de l'enseignement (Nable et al. 2014).
Les succès pratiques d'une conception basée sur des modules dans les urgences, associés à la flexibilité de la modélisation de simulation d'événements discrets, suggèrent que ce travail peut améliorer le flux des urgences et informer les configurations de personnel et la programmation des unités à Southeastern Health.
La solution
Construction d'un modèle
Les performances de la conception actuelle des unités à Southeastern Health, comparées au système proposé, ont été évaluées à l'aide d'une simulation d'événements discrets élaborée dans SimioTM University Enterprise Version 10.
Données et intrants de la simulation
Les données d'entrée et de validation de ce modèle ont été déduites de plus de 88 000 visites uniques, chacune comportant plus de 150 variables, y compris des horodatages, des attributs de visite et des résultats pour le patient. Les données de visite au niveau du patient étaient disponibles de novembre 2017 à avril 2019 et ont été appariées aux sous-processus de l'urgence des tests de laboratoire, de la radiologie, des transporteurs et des consultations psychiatriques et de soins communautaires. Les horaires des médecins et des infirmières ainsi que les affectations quotidiennes des lits pour 2018 et 2019 ont défini les niveaux de dotation en personnel actuels.
Les ensembles de données de formation et de test ont été divisés pour les entrées et la validation. L'analyse des données a été réalisée avec R (version 3) et JMP Pro 14. Les tests de laboratoire et l'imagerie radiologique ont été regroupés en 7 et 8 catégories primaires, respectivement. Les différences entre les horodatages ont été utilisées comme temps de traitement pour l'enregistrement, le triage, le transport vers et depuis la radiologie, le prélèvement d'échantillons pour les examens de laboratoire, les examens de laboratoire et l'imagerie depuis la commande jusqu'aux résultats, la décision de disposition, et le temps depuis la décision de disposition jusqu'à la sortie ou l'admission à l'hôpital. Certains processus, tels que les visites individuelles d'infirmières et de médecins, ont été déterminés à partir d'entretiens avec des experts du système et comparés à la littérature. Le taux d'arrivée horaire a été défini de manière unique de 0h01 le lundi à 0h le dimanche (Figure 1). D'autres proportions extraites des données comprennent le mode d'arrivée (ambulance ou porte d'entrée), la gravité, l'affectation à l'unité, la décision finale et les variables binaires des patients souffrant de troubles du comportement, la combinaison des examens de laboratoire et d'imagerie par visite, et la consultation de soins communautaires. Le modèle a été calibré jusqu'à ce que les résultats observés (durée d'hospitalisation, utilisation des lits) soient validés en ajustant les champs de données inconnus tels que le nombre de visites d'infirmières par patient et le temps de visite d'une infirmière ou d'un médecin dans un lit, en fonction du niveau d'acuité du patient.
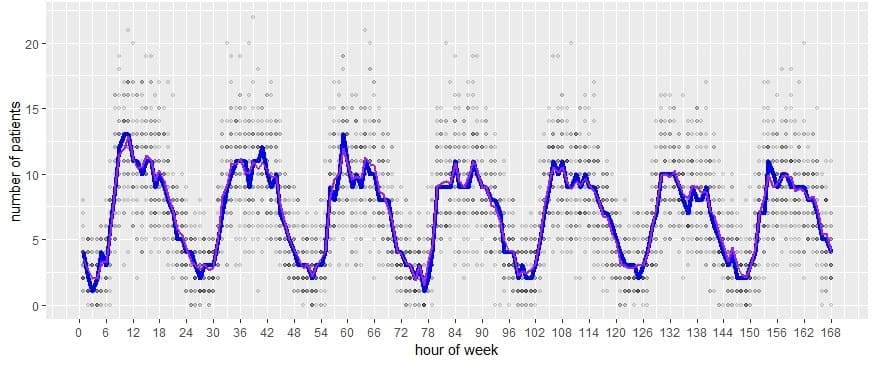
Flux de patients
Un patient arrive aux urgences par la porte d'entrée ou par une ambulance et est immédiatement enregistré à l'accueil. Un niveau d'indice de gravité de l'urgence (ESI) est attribué en fonction de la plainte principale et de l'estimation du nombre et de la combinaison des ressources dont le patient aura besoin pour être soigné. Ce niveau va de 1 (le plus grave) à 5 (le moins grave). Les patients présentant des symptômes très graves (ESI 1) sont immédiatement placés dans un lit de l'unité de soins intensifs, tandis que tous les autres sont envoyés au triage pour y subir un examen initial plus approfondi et être affectés à une unité. Dans la conception actuelle des unités, les patients sont affectés à l'une des trois unités lors du triage : Soins intensifs, Urgences mineures et Voie rapide. Dans le système de pods, les patients sont affectés à l'une des six équipes : Orange, Violet, Jaune, Bleu, Vert ou Gris. Après le triage, les patients attendent un lit disponible.
Au lit, les patients reçoivent des soins par le biais d'une séquence de tâches de soins comprenant des visites d'infirmières et de médecins, des collectes d'échantillons pour les laboratoires, des transports pour les procédures d'imagerie, des consultations de psychiatrie, l'embarquement (patients admis), et des consultations de soins communautaires. On suppose que les patients sont soit admis à l'hôpital, soit libérés et quittent l'établissement. Le processus de soins et la durée de séjour du patient se terminent lorsque le patient quitte le lit des urgences. Le temps qu'un médecin ou une infirmière passe avec le patient tout au long de son séjour dépend du niveau de l'ESI et de l'unité.
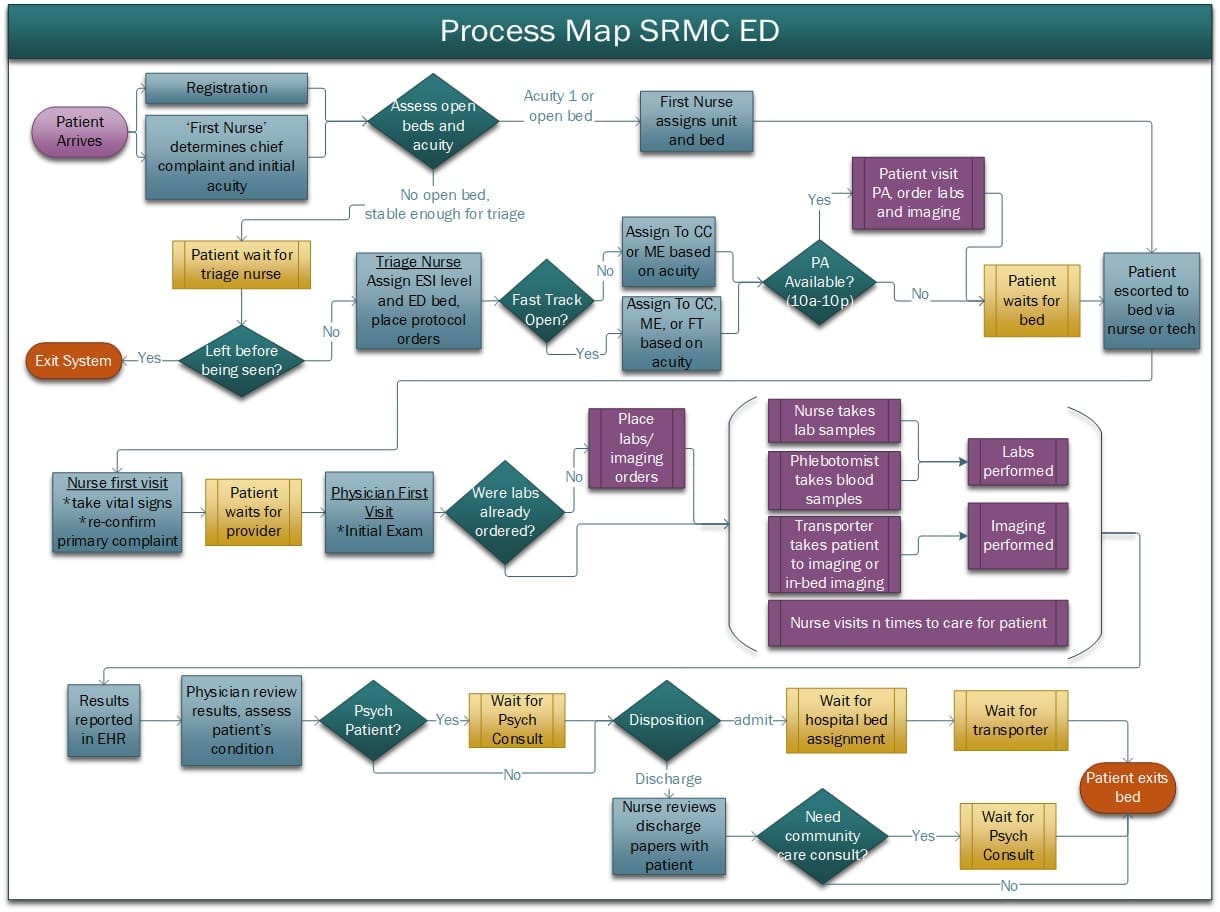
La figure 2 présente un parcours de soins plus détaillé pour les patients et la logique des étapes (c'est-à-dire les soins au lit) est décrite à la section 2.4.
Ressources
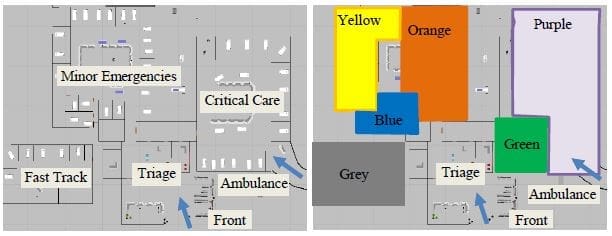
La figure 3 présente deux conceptions du service des urgences de Southeastern Health ; à gauche, la conception actuelle basée sur l'unité et à droite, le système de pods proposé basé sur l'équipe. Dans les deux cas, les patients entrent par la porte d'entrée ou par une ambulance, s'inscrivent, passent par le triage et attendent un lit libre dans la salle d'attente (actuellement appelée "Triage"). Un technicien infirmier transfère les patients de la salle d'attente au triage, où ils voient une infirmière de triage et, si elle est en poste pendant 12 heures, un assistant médical. Après le triage, les patients attendent un lit libre.
Dans la conception des urgences en unités (figure 3 à gauche), la voie rapide dispose de 6 lits et est ouverte de 10 h à 22 h, mais n'accepte plus de nouveaux patients à partir de 21 h. Les urgences mineures disposent de 26 lits. Les urgences mineures (ME) disposent de 26 lits et les soins intensifs (CC) de 18 lits, tous deux ouverts en permanence. Un prestataire de niveau intermédiaire couvre les six lits de la voie rapide et travaille pendant les heures d'ouverture de 10 heures à 22 heures. Un médecin couvre tous les lits de ME tandis qu'un autre médecin couvre tous les lits de CC, ce qui donne 48 heures de couverture médicale par jour. De 11 heures à 23 heures, on suppose qu'il y a 6 infirmières ME et 5 infirmières CC et de 23 heures à 23 heures, il y a 5 infirmières ME et 4 infirmières CC. En réalité, le nombre d'infirmières travaillant peut varier en fonction de la disponibilité du personnel.
Dans le modèle de service d'urgence proposé (figure 3, à droite), il y a six groupes de lits, ou modules, avec des horaires variables et chacun doté d'équipes de prestataires, d'infirmières et d'assistantes médicales. Un médecin et trois infirmières sont affectés au module orange. Un médecin et quatre infirmières sont affectés au module violet. Les unités orange et violette restent ouvertes en permanence. Un assistant personnel et une infirmière sont affectés au module bleu, qui est ouvert de 11 heures à 23 heures. Un assistant médical et deux infirmières sont affectés au module jaune, qui est ouvert de 9 heures à 21 heures. Le module vert est le nouveau Fast Track et est occupé par un prestataire de niveau intermédiaire (assistant personnel ou infirmier praticien) et est ouvert de 10 heures à 22 heures. Le module gris, ouvert en permanence, est occupé par un prestataire de niveau intermédiaire.
Les ressources globalement partagées comprennent quatre phlébotomistes en équipe de 12 heures commençant séquentiellement de 4h à 7h et un phlébotomiste en équipe de nuit travaillant de 19h à 7h. Il y a trois transporteurs de 7h à 19h et un de 19h à 7h. Enfin, pour les consultations de santé comportementale, un médecin psychiatre se rend sur place une fois par jour entre 8h et 10h.
Logique de programmation
Les patients arrivent par le biais d'un taux d'arrivée variable défini pour chacune des 168 heures de la semaine afin de tenir compte des fluctuations horaires et journalières des arrivées. Les attributs des patients et des visites sont attribués par l'intermédiaire d'une référence à une table de données. L'acheminement des patients est défini par un réseau global de chemins avec des routes vers le triage ou vers des lits nécessitant l'accompagnement d'une infirmière ou d'une technicienne en soins infirmiers.
Le triage est une séquence de tâches en deux étapes. Les patients reçoivent d'abord une affectation d'unité ou de module de la part de l'infirmière de triage, puis se rendent à l'unité de triage. Dans le système basé sur les unités, les patients souffrant de troubles du comportement sont affectés à l'unité ME et tous les autres sont affectés à l'unité CC, ME ou FT en fonction de l'acuité et de la disponibilité des lits. Après le traitement, le technicien infirmier de triage escorte les patients dans la salle d'attente pour qu'ils attendent un lit libre dans l'unité qui leur a été attribuée. Les patients sont d'abord affectés à une unité sur la base des tendances des données historiques, puis peuvent passer de CC à ME en fonction de l'évolution de la disponibilité des lits pendant leur attente après le triage.
Dans les modèles de pods basés sur l'équipe, les trois unités sont redéfinies en 6 pods et les affectations sont basées sur l'équilibre des arrivées entre les pods disponibles. Les patients sont affectés au premier lit disponible après le triage, sous réserve des contraintes suivantes. Les patients souffrant de troubles du comportement sont dirigés vers le module gris si des lits sont disponibles, sinon ils sont envoyés dans les chambres des modules orange ou violet consacrés aux troubles du comportement. Les modules jaune et bleu sont dirigés par des assistants médicaux et ne reçoivent donc pas de patients présentant un degré de gravité élevé. Les patients présentant une gravité élevée (ESI 1 ou 2) ne peuvent être soignés que dans les modules violet ou orange, qui sont tous deux dirigés par des médecins urgentistes. Le module vert est dédié aux patients en traitement accéléré. Ainsi, les patients présentant des ESI 4 et 5 sont affectés au module vert s'il y a des lits disponibles. Les modules jaune, bleu et vert acceptent les patients jusqu'à 45 minutes avant leur fermeture. Si tous les lits sont occupés, les patients s'assoient dans la salle d'attente après le triage et attendent dans une file d'attente commune (premier arrivé, premier sorti) le premier lit disponible (en respectant les contraintes d'acuité décrites ci-dessus).
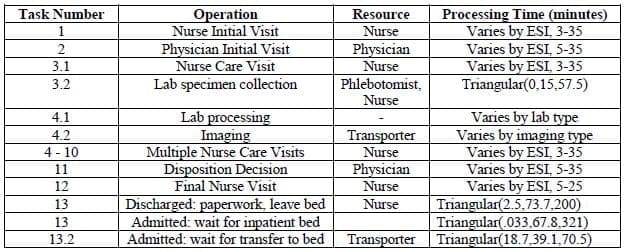
Le traitement des lits est défini à l'aide de tableaux de données sur les séquences de tâches. Les tableaux sont référencés par l'acuité du patient et par l'opération en cours. La séquence globale des tâches est la même pour chaque patient (voir tableau 1), mais les conditions nécessaires à l'exécution de chaque tâche et les besoins en ressources sont propres à chaque lit et à chaque patient. Pour imiter la réalité, une infirmière couvrira les mêmes 3 à 5 lits et un médecin les mêmes 10+ lits tout au long de son service, défini par le référencement des lignes dans le modèle. Enfin, le tableau 1 présente les tâches séquentielles en changeant les nombres entiers, tandis que les tâches en parallèle sont indiquées en changeant les décimales. Les visites des infirmières et des médecins, les procédures d'imagerie, les prélèvements pour les laboratoires et les transports vers/depuis l'imagerie sont séquentiels, alors que le traitement en laboratoire peut se faire en parallèle à ces processus.
La fin des soins est définie par une décision du médecin. Si le patient est admis, il attendra l'attribution d'un lit à l'hôpital et le transport. S'il sort de l'hôpital, l'infirmière le laisse partir et il peut recevoir des consultations de soins communautaires. Tous les patients souffrant de troubles du comportement bénéficient d'une consultation psychiatrique avant que la décision finale ne soit prise ; les patients admis attendent un lit, tandis que les patients renvoyés dans un établissement communautaire doivent attendre un lieu disponible, et patientent en moyenne trois jours de plus aux urgences. Les patients admis et renvoyés s'arrêtent au guichet d'enregistrement de sortie et quittent le système. Lorsqu'une unité ou un module ferme (c'est-à-dire FT, Yellow, Blue et Green), les lits "terminent le travail déjà commencé" et n'acceptent plus de nouveaux patients.
Impact sur l'entreprise
Les résultats
Le modèle de simulation fonctionne pendant 4 semaines avec une période d'accélération de 2 semaines. Chaque exécution a été répétée 10 fois pour s'assurer que les paramètres de validation avaient la largeur souhaitée autour du paramètre réel.
Validation
Les proportions des types de patients (niveau d'acuité, affectation à l'unité) et le nombre total de patients attendus dans le système ont été extraits des données d'essai et comparés aux résultats de la simulation pour la validation en supposant la conception de l'urgence basée sur l'unité. Le modèle est calibré en ajustant les points de données inconnus qui comprennent le nombre de visites d'une infirmière et le temps qu'une infirmière ou un médecin passe avec le patient à chaque visite, ajusté en fonction du niveau d'acuité jusqu'à ce que les résultats attendus liés à la durée d'hospitalisation et au volume des urgences soient atteints.
Expériences
Deux configurations de service d'urgence sont envisagées : 1) le système basé sur les unités [actuel] et 2) le système basé sur les modules. La dotation en personnel et les horaires des modules varient dans chaque configuration et les performances sont comparées pour la demande attendue, l'augmentation du taux d'arrivée et l'augmentation du nombre de patients souffrant de troubles du comportement. Le tableau 2 présente chaque configuration des urgences et le modèle de dotation (pour les unités) ou de programmation (pour les modules). Il convient de noter que lors du triage des patients pour le système de modules, ces expériences supposent que le patient est assigné au premier lit disponible dans tout module où il est éligible (la section Logique de programmation décrit les règles d'éligibilité basées sur l'ESI).
Les performances de chaque configuration du tableau 2 sont évaluées dans trois scénarios : demande prévue, augmentation du taux d'arrivée et augmentation de la proportion de patients souffrant de troubles du comportement. Le premier scénario correspond à la demande actuelle des urgences de Southeastern Health. Une augmentation de 10 % du taux d'arrivée est testée pour évaluer chaque configuration en fonction de la demande future potentielle. Enfin, une augmentation de 10 % de la proportion de patients souffrant de troubles du comportement (en supposant un taux d'arrivée standard) est testée pour simuler l'environnement après des catastrophes telles que l'ouragan Florence. Chaque scénario de demande permet de tester la robustesse des configurations des effectifs et des unités.
Performances
Les trois principales mesures de performance évaluées ici sont la durée de séjour des patients, l'utilisation des lits et le volume des urgences. La durée d'hospitalisation est évaluée pour chaque niveau de gravité (ESI 1-5). L'utilisation des lits est examinée individuellement pour chaque unité ou module. Le volume des urgences correspond à la moyenne du nombre de patients dans l'ensemble des urgences à un moment donné.
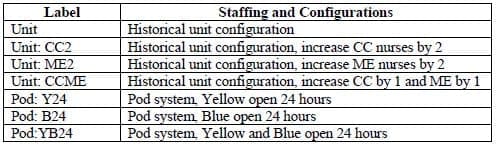
Dans le cas d'une demande attendue, les configurations sont évaluées en fonction de la durée moyenne de séjour pour chaque groupe de gravité (c'est-à-dire le niveau ESI). La figure 4 montre la variation en pourcentage de la durée moyenne de séjour entre le système actuel ("Unité") et la configuration répertoriée. Les meilleurs modèles présentent les changements les plus négatifs. En utilisant la conception actuelle de l'unité, l'ajout d'une infirmière en soins intensifs réduit la durée de séjour de plus de 10 % pour tous les niveaux de gravité des patients, tandis que le modèle " Pod:YB24 " est le plus performant en termes de durée de séjour pour les patients présentant les niveaux de gravité 1 à 4.
La figure 4 montre également que le fait de n'avoir que des modules bleus ou jaunes ouverts 24 heures sur 24 et 7 jours sur 7 (c'est-à-dire que les modules jaunes ou bleus ne sont ouverts que 12 heures par jour, respectivement) n'est pas une capacité suffisante pour répondre à la demande de ce service d'urgence. Cela se traduit par une forte augmentation en pourcentage de la durée moyenne de séjour, qui affecte plus gravement les patients les moins gravement atteints.
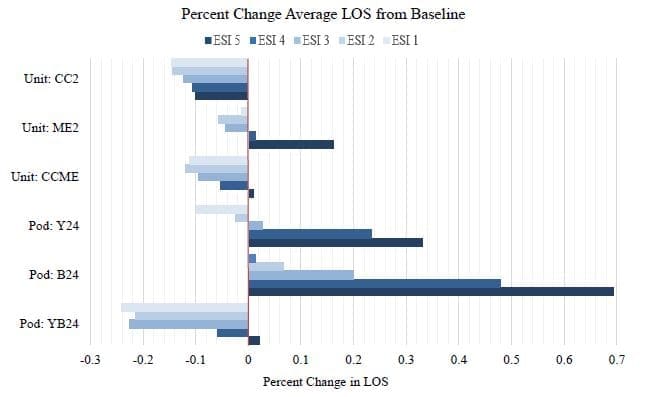
Nous examinons ensuite les performances en cas de demande inattendue (figures 5(a) et 5(b)). Considérons tout d'abord une augmentation de 10 % du taux d'arrivée (figure 5(a)). Dans le modèle d'unité, la configuration la plus performante est une infirmière supplémentaire en CC et ME. Pour la conception des modules, la configuration la plus performante consiste à garder les modules jaune et bleu ouverts 24 heures sur 24. Avec un taux d'arrivée accru, le système actuel (unité) a une durée moyenne de séjour de 264 minutes pour tous les patients. Les configurations les plus performantes réduisent la durée moyenne de séjour ; l'unité:CCME a une durée moyenne de séjour de 235 minutes, tandis que le module:YB24 a une durée moyenne de séjour de 206 minutes. Si l'on considère chaque niveau ESI, le système à base d'unités a tendance à avoir une durée de séjour plus courte pour les patients les moins graves de l'ESI 5, tandis que le système de pods a une durée de séjour plus courte pour les patients les plus graves des ESI 1, 2 et 3. La configuration des modules avec les modules jaunes et bleus ouverts 24 heures sur 24 et 7 jours sur 7 est globalement plus performante que le système basé sur les unités en cas d'augmentation du nombre d'arrivées. L'autre scénario inattendu exploré est une augmentation de 10 % du nombre de patients souffrant de troubles du comportement (figure 5(b)). Dans ce cas, les configurations les plus performantes sont Pod:YB24 et CC2, la configuration pod avec des pods jaunes et bleus ouverts 24 heures sur 24 et 7 jours sur 7 étant globalement plus performante que les autres configurations. L'ESI 2, qui correspond au niveau de gravité auquel sont classés les patients souffrant de troubles du comportement, présente un intérêt particulier. Là encore, PodYB24 est légèrement plus performant que CC2 pour ce niveau d'acuité. Dans les deux conditions inattendues, l'unité:CC2 et le module:YB24 ont réduit la durée moyenne de séjour dans tous les niveaux de gravité par rapport à la configuration actuelle de la dotation en personnel. Le changement le plus important entre la conception du pod et celle de l'unité peut être observé pour les patients les plus graves ; le système de pod et son objectif d'équilibrer la charge de travail se traduisent par une durée moyenne de séjour plus faible pour les patients ESI 1.
Pour évaluer l'efficacité de l'utilisation des ressources, une utilisation moyenne pondérée a été calculée par module ou par unité afin de tenir compte du nombre variable de lits dans chaque unité. Comme décrit ci-dessus, le nombre de lits dans les configurations de modules varie de 10 (violet et orange) à 4 (bleu), tandis que dans la configuration d'unité, ME a 26 lits et FT en a 6. Pour chaque configuration dans la Figure 6, la barre affiche la somme de chaque utilisation de module ou d'unité multipliée par le nombre de lits dans le module ou l'unité en question.
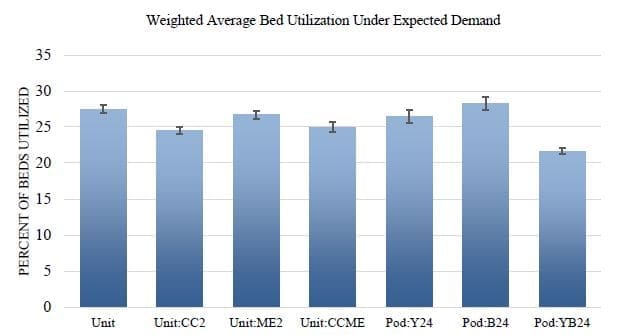
La configuration du module bleu ouvert 24 heures sur 24 présente l'utilisation pondérée la plus élevée, tandis que la configuration des modules jaune et bleu ouverts 24 heures sur 24 présente l'utilisation pondérée la plus faible. En outre, la figure 6 montre que l'utilisation ne change pas radicalement d'une configuration d'unité à l'autre en fonction des différents niveaux de dotation en personnel. Le plus intéressant ici est de comprendre comment l'utilisation des lits est liée à la durée de séjour des patients aux urgences. En comparant la configuration Pod:YB24 dans les figures 4 à 6, on constate qu'une utilisation pondérée des lits plus faible est liée à une durée de séjour plus courte pour les patients des urgences.
Le dernier paramètre pris en compte pour la performance est un instantané du nombre de patients dans le service des urgences à un moment donné. Sur 10 répétitions, le volume moyen de patients dans les urgences et son intervalle de confiance à 95 % ont été calculés pour chaque configuration et sont résumés dans le tableau 3.
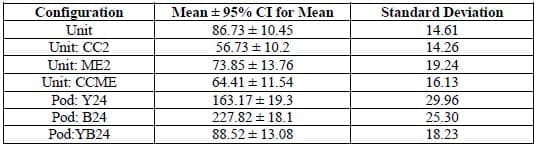
Les intervalles de confiance donnent un aperçu de l'éventail des volumes qui peuvent se produire dans les urgences au cours des quatre semaines de la période de simulation. Par exemple, l'unité:CC2 présente un intervalle de confiance et un écart-type légèrement inférieurs pour le volume de patients par rapport à la configuration actuelle de l'unité. En outre, la configuration de l'unité avec les unités jaune et bleue ouvertes 24 heures sur 24 présente l'intervalle de confiance et l'écart-type les plus faibles de toutes les configurations d'unités. On peut en déduire que plus l'intervalle de confiance et l'écart-type sont petits, plus la configuration favorise un flux constant de patients dans le service et évite les temps d'attente inutiles pour les patients. Dans l'ensemble, les configurations unitaires présentent des volumes de patients plus faibles aux urgences que les configurations en modules, mais, comme le montrent les figures précédentes, le système de modules tend à surpasser la configuration unitaire en termes de durée de séjour des patients.
Les configurations en unités et en nacelles sont évaluées sous différents angles dans les figures 4 à 6 et le tableau 3. Ce n'est qu'en évaluant chaque configuration en fonction de tous les paramètres que l'on peut comprendre l'impact qu'elle aura sur les patients et le personnel des urgences.
Discussion et conclusions
La variabilité de la charge de travail, les arrivées incertaines et les contraintes en matière de ressources conduisent à des urgences surchargées, à l'insatisfaction des patients et à l'épuisement professionnel des soignants. Ici, les améliorations apportées au flux de patients dans un service d'urgence ont été évaluées à l'aide d'une simulation d'événements discrets afin de comparer un système de pods basé sur l'équipe au système actuel. Les performances de chaque système ont été mesurées en fonction de la durée de séjour des patients, du volume des urgences et de l'efficacité des ressources. L'application de la simulation et les résultats projetés ont été démontrés pour le service des urgences de Southeastern Health.
Dans le cadre de la demande actuelle prévue, la configuration des modules jaune et bleu ouverts 24 heures sur 24 a permis de réduire de manière significative la durée de séjour des patients présentant des niveaux de gravité ESI 1 à 4. Cette configuration est également performante en termes de volume de patients des urgences (tableau 3), le Pod:YB24 ayant des volumes comparables à ceux de l'unité actuelle. Par ailleurs, cette configuration présente la plus faible utilisation moyenne pondérée des lits, ce qui suggère qu'il pourrait y avoir un programme qui utilise les lits de manière plus optimale pour répondre à la demande attendue.
Le concept de pods en équipe tend à être plus robuste que le concept d'unité dans des environnements de demande variables. Si le nombre d'arrivées aux urgences augmente de 10 %, on estime qu'un système de modules aura une durée moyenne de séjour des patients inférieure d'une heure à celle du système de dotation actuel de Southeastern Health (figure 5(a)). C'est sur les patients présentant une gravité élevée que le système de modules a le plus d'impact, avec une durée moyenne de séjour nettement inférieure à celle de la configuration de l'unité la plus performante. Il a également été tenu compte de l'augmentation de la proportion de patients souffrant de troubles du comportement, une population qui a un impact significatif sur le flux de patients dans les urgences puisqu'ils restent au moins 24 heures dans les urgences. La conception de l'unité en équipe s'est avérée plus efficace pour absorber cette évolution de la demande et maintenir la durée moyenne de séjour des patients à un niveau peu élevé. Plus précisément, la conception des modules a permis de réduire considérablement la durée moyenne de séjour des patients ESI 2, le niveau de gravité attribué aux patients souffrant de troubles du comportement, par rapport aux configurations des unités, ce qui a eu un effet en cascade sur la réduction de la durée de séjour pour d'autres niveaux de gravité.
Ce travail est la première étape vers la rationalisation de la conception des soins des urgences de Southeastern Health en vue d'une conception basée sur les unités. Les compromis entre les paramètres de performance des soins aux patients, tels que la durée d'hospitalisation et le volume des urgences, et les paramètres financiers de programmation des heures d'ouverture des modules et de dotation en personnel sont d'un intérêt particulier. Il reste à analyser les performances des configurations d'unités et de modules à l'aide d'autres paramètres tels que le nombre de patients "laissés sans être vus", le temps d'attente pour un lit d'urgence et l'utilisation du personnel infirmier et des prestataires de soins. D'autres expériences à envisager sont les règles de routage alternatives pour les unités et l'ajout de résidents en tant que ressources. Enfin, le modèle peut continuer à s'améliorer grâce à l'ajout de détails tels que l'identification des patients traumatisés et l'ajout de consultations de soins communautaires. Au fur et à mesure que le système de pods se développe à Southeastern Health, d'autres expériences d'affectation des pods peuvent être réalisées pour améliorer l'équilibre de la charge de travail et réduire davantage les temps d'attente. En outre, l'exploration de la programmation et de la dotation en personnel des modules contribuera à éclairer les opérations du service des urgences de Southeastern Health.
Alors que les services d'urgence du pays font face à une augmentation du nombre d'arrivées et à une diminution potentielle des budgets et du personnel, il est nécessaire d'améliorer l'efficacité des soins sans augmenter les besoins en ressources. Le modèle de simulation développé ici suggère que les services d'urgence peuvent améliorer le flux de patients tout en utilisant plus efficacement les ressources en adoptant une conception des soins basée sur le travail d'équipe. Au-delà des mesures de performance, il a été constaté que les modèles de soins en équipe aux urgences augmentent la satisfaction des patients, améliorent l'environnement d'apprentissage des résidents en médecine et réduisent l'épuisement professionnel des soignants. L'amélioration de ce modèle et l'expérimentation de nouvelles méthodes de dotation en personnel et d'acheminement des patients permettront d'informer les décideurs hospitaliers et de leur donner les moyens de prendre des décisions fondées sur des données probantes, afin de fournir des soins de haute qualité et efficaces aux patients en utilisant des modèles de dotation en personnel suffisamment robustes pour résister à un avenir incertain.
Remerciements
Les auteurs souhaitent remercier tout particulièrement Katy Smith pour avoir été une ressource constante de Simio et une solution irremplaçable aux problèmes. En outre, ce projet n'aurait pas été possible sans Donna Coleman, Kyle Collins, Jason Cox et toute l'équipe des urgences de Southeastern Health.
Biographies des auteurs
BREANNA SWAN est doctorante au département Edward P. Fitts d'ingénierie industrielle et des systèmes de l'université d'État de Caroline du Nord. Elle est titulaire d'une maîtrise en mathématiques de l'Université du Wisconsin - Milwaukee. Ses recherches portent sur l'utilisation efficace des big data en temps réel par le biais de simulations, d'analyses prédictives et de modèles d'optimisation, en particulier dans le domaine des soins de santé. Son adresse électronique estbpswan@ncsu.edu.
OSMAN Y. ÖZALTIN est professeur adjoint au département Edward P. Fitts d'ingénierie industrielle et des systèmes et membre du groupe de professeurs de médecine personnalisée à l'université d'État de Caroline du Nord. Il a obtenu sa maîtrise et son doctorat en génie industriel à l'université de Pittsburgh. Ses recherches portent sur les aspects théoriques, informatiques et appliqués de la programmation mathématique, et plus particulièrement sur les problèmes d'optimisation qui se posent dans les domaines de la santé publique, de la médecine personnalisée et de la prestation de soins de santé. Ses méthodes comprennent la programmation en nombres entiers, la programmation stochastique et la programmation à deux niveaux. Son adresse électronique estoyozalti@ncsu.edu.
SONJA HILBURN est directrice des services d'urgence de Southeastern Health. Elle a obtenu son BSN à l'université de Caroline du Nord-Wilmington et son MSN à l'université Western Governors. Ses recherches portent sur la réduction de la durée de séjour et l'amélioration de l'expérience des patients dans les services d'urgence ; son travail a été récompensé par les Touchstone Awards 2018 d'Atrium Health, qui sont décernés à des projets très performants démontrant les meilleures pratiques en matière de sécurité des patients et de résultats cliniques. Son adresse électronique est la suivante: hilbur01@srmc.org.
ELIZABETH GIGNAC, DO, est directrice associée et directrice du programme de résidence en médecine d'urgence à Southeastern Health à Lumberton, NC. Le Dr Gignac a fondé le premier programme de résidence en médecine d'urgence ostéopathique de l'État avec l'École de médecine ostéopathique de l'Université Campbell, où elle continue d'exercer en tant que membre du corps enseignant. Elle a fait ses études de médecine au Michigan State University College of Osteopathic Medicine et a effectué son internat en médecine d'urgence au Metro Health à Grand Rapids, MI. Son adresse électronique estgignac01@srmc.org.
GEORGE MCCAMMON JR, DO, est directeur médical des urgences, directeur médical adjoint des services médicaux d'urgence, expert en contact avec les médecins d'Epic et directeur adjoint du programme de résidence en médecine d'urgence à Southeastern Health à Lumberton, NC. Il est également membre de la faculté de médecine d'urgence de l'école de médecine ostéopathique de l'université Campbell. Ses recherches portent notamment sur l'exercice de la médecine dans des situations inattendues telles que les ouragans Matthew et Florence. Il a fait ses études de médecine à la WV School of Osteopathic Medicine et son internat en médecine d'urgence au Metro Health Hospital de Grand Rapids, dans le Michigan. Son adresse électronique estmccamm01@srmc.org.
Références
Agor, J., K. McKenzie, M. Mayorga, O. Ozaltin, R. Parikh et J. Huddleston. 2018. "Simulation du triage des patients dans un service de médecine interne pour valider l'utilisation d'un score de charge de travail basé sur l'optimisation". Dans Proceedings of the Winter Simulation Conference, édité par W. K. V. Chan, A. D'Ambrogio, G. Zacharewicz, N. Mustafee, G. Wainer, et E. Page, 2881-2892.
Augusto, V., M. Murgier, et A. Viallon. 2018 . "Cadre de modélisation et de simulation pour le contrôle intelligent des unités d'urgence en cas de crise majeure". In Proceedings of the 2018 Winter Simulation Conference, édité par M. Rabe, A.A. Juan, N. Mustafee, A. Skoogh, S. Jain, et B. Johansson, 2495-2506.
Dinh, M. M., T. C. Green, K. J. Bein, S. Lo, A. Jones, et T. Johnson. 2015. "La refonte clinique des services d'urgence, les soins en équipe et l'amélioration de la performance des hôpitaux : A Time Series Analysis". Emergency Medicine Australasia 27(4):317-22.
Nable, J., J. C. Greenwood, M. K. Abraham, M. C. Bond,a and M. E. Winters. 2014. " Implementation of a Team-Based Physician Staffing Model at an Academic Emergency Department " (Mise en œuvre d'un modèle de dotation en médecins basé sur l'équipe dans un service d'urgence universitaire). Western Journal of Emergency Medicine 15(6):682-686.
Oh, C., A. M. Novotny, P. L. Carter, R. K. Ready, D. D. Campbell, et M. C. Leckie. 2016. "Utilisation d'un outil d'aide à la décision basé sur la simulation pour améliorer le débit des services d'urgence". Operations Research for Health Care 9:29-39.
Patel, P. B. et D. R. Vinson. 2005. "Team Assignment System : Expediting Emergency Department Care". Annals of Emergency Medicine 46(6):499-506.
Sir, M. Y., D. Nestler, T. Hellmich, D. Das, M. J. Laughlin Jr, M. C. Dohlman, et K. Pasupathy. 2017. "L'optimisation de la dotation en personnel améliore l'expérience des patients à la clinique Mayo". Interface 47(5):369-471.
Wiler, J. L., R. T. Griffey, et T. Olsen. 2011. "Review of Modeling Approaches for Emergency Department Patient Flow and Crowding Research" (Examen des approches de modélisation pour la recherche sur le flux de patients et l'encombrement dans les services d'urgence). Academic Emergency Medicine 18(12):1371-79.
Applications
- Utilisation du jumeau numérique d'une cellule robotique éducative pendant la pandémie
- Opérations d'empilage de conteneurs vides : étude de cas d'un département de conteneurs vides à Valparaiso, au Chili
- Utilisation d'approches opérationnelles pour prédire les performances des systèmes AS/RS à mini-charges de type navette à grande échelle

