Le défi
par Mohammad Dehghanimohammadabadi (Northeastern University), Mandana Rezaeiahari (State University of New York at Binghamton) et Thomas K. Keyser (Western New England University)
Présenté lors de la Conférence d'hiver sur la simulation 2017
Cet article se concentre sur l'optimisation de la planification des patients dans un centre de cancer du sein pour deux types de patients : les patients en suivi et les patients en consultation. Les patientes de suivi et de consultation ont des temps de service différents et suivent des parcours de soins différents. L'objectif de cet article est de séquencer les patients de telle sorte que le temps de passage moyen soit le plus court possible pour chaque type de patient. Un cadre simheuristique est développé en intégrant MATLAB, Simio et Excel. Contrairement aux approches existantes d'optimisation de la simulation (SO) qui ciblent les contrôles du modèle de simulation, ce cadre tente d'optimiser un tableau de données dans l'environnement de simulation. Cette approche d'évaluation de la simulation (SE) peut saisir de manière itérative la table d'arrivée des patients dans le modèle de simulation et obtenir les performances attendues du système comme référence pour générer la solution suivante. Les résultats obtenus dans ce cadre sont ensuite analysés en comparant cinq méthodes heuristiques de prise de rendez-vous.
1 Introduction
Il existe plusieurs obstacles à l'efficacité et à l'efficience de la prestation de soins (Vahdatzad et Griffin 2016). Dans le cadre des systèmes de prestation de soins de santé, la prise de rendez-vous est l'un des principaux défis à relever pour assurer un accès opportun aux services médicaux et améliorer l'efficacité de la prestation de soins de santé (Leaven et Qu 2011). Un accès opportun aux services de santé améliorera la satisfaction des patients et est influencé par de nombreux facteurs tels que les décisions concernant les types d'actifs médicaux, l'équipement, ainsi que l'investissement et l'allocation des ressources aux établissements de soins de santé. Le champ d'application de ces facteurs est très large et la prise de rendez-vous est un facteur essentiel parmi eux (Gupta et Denton 2008).
La prise de rendez-vous est couramment utilisée par de nombreux prestataires de soins de santé pour planifier efficacement les visites des patients (Nguyen 2017). Dans le contexte des soins primaires, le temps d'un prestataire est divisé en créneaux et un patient est assigné à un créneau ; cependant, il est possible d'assigner un patient à plus d'un créneau en fonction du type de visite (Oh et al. 2013).
En raison des incertitudes associées aux temps de service, l'AS est une tâche difficile (Klassen et Rohleder 2004). Contrairement aux soins primaires, les temps de service des patients varient en fonction du diagnostic dans les cliniques spécialisées, et la longueur des créneaux horaires est déterminée en fonction du temps de service et du caractère aléatoire de l'arrivée des patients en urgence (Wu et al. 2016). Dans un environnement de soins spécialisés tel qu'un examen d'imagerie par résonance magnétique (IRM), l'AS est plus compliqué en raison de la présence des préférences des patients et des prestataires, et de critères multiples et concurrents (Erdogan et Denton 2013). Il existe trois types de règles d'accès dans la programmation des interventions chirurgicales non urgentes : (1) la réservation en bloc, (2) la programmation ouverte et (3) la réservation en bloc modifiée (Gupta 2007). Dans le cas de la réservation en bloc, chaque spécialité médicale se voit réserver des salles d'intervention spécifiques sur une base récurrente, et les patients sont ensuite répartis en blocs par leur prestataire, qui est libre d'attribuer les patients à condition que la durée totale de l'intervention puisse être effectuée dans le bloc attribué (Berg et Denton 2012). L'intention de la programmation ouverte est d'accommoder tous les patients (Denton et al. 2007), et le gestionnaire de la salle d'opération organise une salle d'opération pour le chirurgien un jour avant l'intervention. Les problèmes classés dans le groupe des réservations en bloc sont résolus en plusieurs étapes. Tout d'abord, la capacité allouée à chaque spécialité chirurgicale est spécifiée (décision tactique). Deuxièmement, des schémas directeurs sont générés pour déterminer l'unité chirurgicale associée à chaque bloc (décision de niveau tactique). Troisièmement, les séquences de chirurgies, ainsi que les heures de début, sont améliorées pour atteindre les meilleures mesures de performance (décision au niveau opérationnel) (Gupta 2007). Malgré l'optimisation séquentielle dans les problèmes d'ordonnancement par blocs, les problèmes d'ordonnancement ouverts sont résolus en une seule fois en tenant compte de nombreuses contraintes, telles que la disponibilité des prestataires et des ressources au même moment (Jerić et Figueira 2012). Ainsi, le problème de l'allocation des ressources est généralement intégré à tout problème d'ordonnancement ouvert (Jerić et Figueira 2012). Enfin, la réservation de blocs modifiée est un complément de la réservation de blocs où les blocs sous-utilisés sont attribués à d'autres chirurgiens pour la programmation des cas chirurgicaux (Vancroonenburg et al. 2015).
Les décisions au niveau stratégique concernent la politique d'accès, la détermination du nombre de prestataires, la politique d'acceptation des patients sans rendez-vous et le type de programmation (Ahmadi-Javid et al. 2017). Les décisions au niveau tactique visent la planification à moyen terme (Osorio et al. 2015) et sont principalement liées à l'allocation de la capacité aux différents groupes de patients, aux intervalles de rendez-vous, à la taille des blocs et à la priorité des groupes de patients (Ahmadi-Javid et al. 2017). Enfin, les décisions au niveau opérationnel sont liées à l'affectation des patients aux serveurs, à la détermination du jour et de l'heure de rendez-vous et à la séquence des patients (Ahmadi-Javid et al. 2017). Cet article se concentre sur la décision opérationnelle de séquençage des patients dans un centre de traitement du cancer du sein, dans le but de minimiser le temps moyen des patients dans le système. La durée de séjour (LOS) ou le temps de passage des patients dans la clinique est considérée comme une mesure basée sur les coûts (Cayirli et Veral 2003) et a été principalement abordée lorsque les patients arrivent selon la politique du premier arrivé, premier servi (Mahachek et Knabe 1984 ; Wang 1993, 1997).
En raison de l'invention et de l'évolution rapides de la capacité de calcul des ordinateurs, l'intégration de la simulation et de l'optimisation s'est remarquablement développée (Dehghanimohammadabadi et al. 2017). Dans cette étude, une nouvelle approche de simulation-optimisation (SO) utilisant un algorithme métaheuristique est proposée pour séquencer l'arrivée des patients dans le but d'atteindre une durée de séjour moyenne minimale. Ce cadre simheuristique est une triple intégration de MATLAB, Simio et Excel. Cette approche d'évaluation des solutions est utilisée pour exécuter un tableau-expérience dans l'environnement de simulation sans impliquer les difficultés liées à la définition d'un large ensemble de contrôles et à l'utilisation d'optimiseurs de boîte noire. Dans ce cadre, MATLAB déploie un algorithme de recherche d'optimum pour générer des solutions (tableaux), et Simio estime les performances attendues du système en utilisant la solution fournie par MATLAB. L'interaction entre la simulation et la recherche d'un optimum est cyclique, et l'échange de données se fait via un fichier Excel. Pour l'étude de cas présentée au centre de cancérologie mammaire, un modèle pratique et satisfaisant d'arrivée des patients est obtenu à l'aide d'expériences de simulation, en modifiant le tableau d'arrivée des patients.
Le reste du document est organisé comme suit. La section 22 présente la littérature pertinente. La section 3 est consacrée aux détails de l'approche de simulation et d'optimisation proposée. Une étude de cas ainsi que des résultats de calcul sont expliqués à la section 4. Enfin, les conclusions et les idées de recherche future sont présentées à la section 5.
2 Revue de la littérature
De nombreux chercheurs se sont récemment penchés sur le problème de la programmation des patients dans les cliniques ambulatoires en tenant compte des catégories de patients (nouveaux patients et patients de suivi), de la distribution des temps de service des patients, des annulations et des désistements.
Certains chercheurs ont étudié le problème de l'ordonnancement des patients en conjonction avec la variation des distributions des temps de service des patients. Par exemple, Berg et al. (Berg et al. 2014) ont prouvé que le séquençage des patients basé sur l'ordre croissant du temps de service et de la probabilité de non-présentation est optimal. Selon Mak et al. (Mak et al. 2014), la politique de variance ordonnée (OV), qui ordonne les patients en fonction de la variance croissante, produit des séquences de patients prometteuses. Dans une autre étude, la politique OV est recommandée pour les patients hétérogènes lorsque les probabilités de non-présentation sont proches de zéro (Erdogan et al. 2015). Un algorithme basé sur la décomposition est développé par Mancilla et Storter (Mancilla and Storer 2012) qui surpasse la politique OV mais qui prend beaucoup de temps de calcul.
Su et Shih (Su et Shih 2003) ont mené une étude de simulation dans un hôpital spécialisé en urologie à Taïwan pour analyser l'impact de différentes règles d'ordonnancement sur les temps d'attente et les temps de passage des patients. Santibáñez et ses collègues (Santibáñez et al. 2009) ont utilisé la simulation pour étudier l'effet des décisions opérationnelles, de programmation et d'allocation des ressources sur les temps d'attente des patients et l'utilisation des chambres dans un centre de cancérologie. Dans leur étude, les patients sont classés en fonction de leur type de visite (nouveaux patients, suivi et consultations) dans divers programmes (oncologie médicale, radiothérapie et chirurgie oncologique) et types de cliniques (sein, poumon, etc.). Lee et al. (Lee et al. 2013) ont étudié l'effet des politiques de libre accès et de surréservation sur les taux de non-présentation des patients en utilisant la simulation d'une clinique ambulatoire. Les créneaux d'accès libre sont placés à la fin de la session (variant de 10 % à 80 %) et deux classes de patients, réguliers et avec rendez-vous le jour même, sont considérées. Dans cette étude, la non-présentation est proportionnelle à la fenêtre de délai de rendez-vous et les mesures de performance sont les heures supplémentaires, l'arriéré de rendez-vous et le temps d'attente des patients. Les résultats de cette étude montrent que la surréservation donne de meilleurs résultats que le système d'accès ouvert.
La littérature relative aux études d'AS qui ont combiné la simulation et l'optimisation est peu abondante. Klassen et Yoogalingam (Klassen et Yoogalingam 2009) ont intégré la simulation dans une heuristique d'optimisation pour tenter de minimiser le temps d'attente des patients, le temps d'inactivité des médecins, les heures supplémentaires et l'heure de fin de session pour le médecin d'une clinique de soins primaires. Les variables de décision dans leur étude sont les heures de début des rendez-vous des patients. Ils ont constaté qu'une règle d'ordonnancement en forme de dôme-plateau est robuste pour toutes les mesures de performance. Les résultats de leur étude sont comparés à cinq règles de programmation des rendez-vous qui ont été étudiées dans d'autres documents de simulation : (1) intervalles fixes, (2) deux patients sont programmés en même temps, (3) placement de deux patients dans le premier créneau horaire et d'un patient dans le second et ainsi de suite, (4) placement de quatre patients dans le premier créneau horaire et d'un patient dans le second créneau horaire et ainsi de suite, (5) règle de décalage où les créneaux horaires antérieurs sont plus courts que le temps de service moyen, et les créneaux horaires postérieurs sont plus longs que le temps de service moyen.
Saremi et al. (Saremi et al. 2013) ont modélisé la prise de rendez-vous pour les chirurgies ambulatoires. Ils ont inclus dans leur problème d'ordonnancement des temps incertains de préopération, d'opération et de rétablissement. Ils ont également supposé des contraintes de disponibilité des ressources et la compatibilité du patient avec le prestataire. L'objectif de cette recherche est de minimiser le temps d'attente des patients, le temps d'achèvement et le nombre d'annulations dues à l'indisponibilité des ressources. La programmation en nombres entiers (PI) est combinée à la recherche Tabu basée sur la simulation (STS) améliorée pour construire un meilleur voisinage de solution initiale pour la recherche Tabu (TS) dans la STS. La programmation en nombres entiers divise l'horizon temporel en tranches de temps et génère un programme cherchant à minimiser le temps d'attente et le temps d'achèvement en tenant compte des durées déterministes des cas. À partir de cette solution initiale, STS commence à améliorer le planning pour une variante stochastique du problème. À chaque exécution de la simulation, certaines solutions de voisinage sont évaluées et la meilleure solution est mise à jour pour l'itération suivante de STS. Il est nécessaire de mentionner qu'à chaque exécution de la simulation, les solutions ne sont pas entièrement évaluées mais qu'elles sont triées sur la base d'un module d'ordonnancement déterministe. Des approches d'optimisation et de simulation ont été utilisées par Liang et al. (Liang et al. 2015) pour améliorer l'ordonnancement des flux de patients en chimiothérapie dans une clinique d'oncologie. Dans leur recherche, les patients ont été répartis uniformément dans des créneaux horaires pour équilibrer la charge de travail à l'aide d'un modèle mathématique, et une matrice de probabilité a été développée pour informer l'utilisateur de la probabilité d'assigner les patients en fonction de leur type de traitement aux créneaux horaires. Plusieurs scénarios ont été évalués en tenant compte des retards dans les arrivées, des types de patients, de la variation du temps de traitement, des annulations et des ajouts. Ils ont conclu que l'équilibrage de la charge de travail réduisait le temps d'attente des patients et les heures de travail du personnel.
La solution
3 Table simheuristique-expérience
Dans cette section, nous décrivons les principaux éléments et la structure du modèle simheuristique proposé. Les étapes de mise en œuvre sont ensuite identifiées et les logiciels utilisés pour créer le modèle sont présentés. Enfin, un exemple de la structure de la solution est fourni pour clarifier l'approche de génération de solutions utilisée dans cette étude.
3.1 Développement
Dans les progiciels de simulation commerciaux existants, l'exécution de la conception de la table d'expériences n'est pas triviale, voire impossible. Pour remédier à ce problème, nous avons mis au point un cadre SO qui permet d'exécuter facilement des expériences de simulation en modifiant un tableau de variables. Plutôt que d'avoir des difficultés à définir un grand ensemble de contrôles et d'utiliser des optimiseurs de boîte noire tels qu'OptQuest, le cadre proposé pourrait exécuter efficacement des expériences de table sans changement significatif de la structure du modèle de simulation. Comme le montre la figure 1, dans ce cadre, un optimiseur externe modifie itérativement les paramètres de la table qui sont appliqués dans le modèle de simulation et tente de trouver la meilleure ou la bonne configuration de l'entrée de la table. Les responsables de l'optimisation et de la simulation travaillent ensemble de manière itérative jusqu'à ce que les critères d'arrêt de l'algorithme d'optimisation soient satisfaits. La section suivante décrit les aspects de la mise en œuvre de ce cadre.

3.2 Mise en œuvre
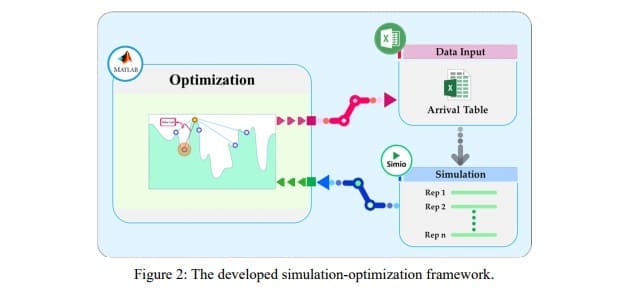
Afin de mettre en œuvre un tel cadre, nous avons utilisé une approche intégrée en combinant MATLAB, Simio et Excel. Comme l'illustre la figure 2, MATLAB est le gestionnaire principal, dans lequel réside un algorithme d'optimisation pour résoudre le problème. L'algorithme métaheuristique utilisé dans cette étude est le recuit simulé (SA), qui a été appliqué avec succès à de nombreux problèmes d'optimisation. Le recuit simulé est dérivé d'un processus utilisé pour obtenir un cristal parfait par refroidissement progressif de métaux en fusion (Saruhan 2014). Pour plus de détails sur le SA, nous renvoyons le lecteur à Miki, Hiwa et Hiroyasu (Miki et al. 2006). Pour chaque itération, la solution fournie par l'optimiseur est ajustée dans le modèle de simulation via un fichier Excel. SimioTM est utilisé comme gestionnaire de simulation en raison de ses capacités de simulation (Dehghanimohammadabadi 2016 ; Dehghanimohammadabadi et Keyser 2015) et de sa capacité à interagir avec MATLAB et Excel.
Comme mentionné ci-dessus et démontré dans la section 4, l'objectif de ce cadre est de permettre l'exécution de tableaux-expériences pour l'arrivée des patients dans un centre de traitement du cancer du sein. À chaque itération, l'algorithme SA de MATLAB fournit une nouvelle solution, qui inclut les heures d'arrivée des patients. La solution générée est ensuite stockée dans un fichier Excel pour être utilisée par Simio en tant qu'entrée. En fait, la sortie de Simio est considérée comme la fonction de coût de l'AS et est appelée pour simuler le modèle de la clinique à l'aide de la nouvelle table d'arrivée des patients. Enfin, le résultat du modèle de simulation est transféré à MATLAB pour être utilisé par SA afin de générer la solution suivante. Cette interaction entre MATLAB et Simio se répète jusqu'à ce que les critères d'arrêt de l'algorithme d'optimisation soient remplis.
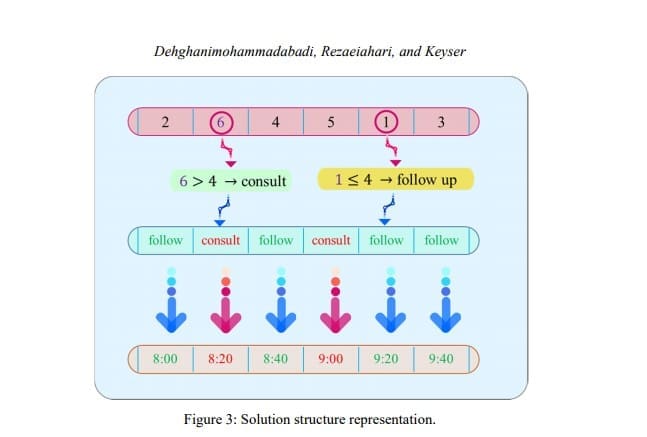
3.3 Structure de la solution
Dans cette étude, la solution générée par l'algorithme d'optimisation représente un tableau des heures d'arrivée des patients. Pour clarifier la façon dont cette solution est structurée et intégrée dans Simio, une instance de la solution prenant en compte six créneaux de rendez-vous pour six patients est illustrée dans la Figure 3. Dans la clinique étudiée, il existe deux types de patients différents, à savoir les patients en suivi et les patients en consultation, dans un rapport de 2 à 1, respectivement. Par exemple, dans le cas de six patients entrants, quatre sont des patients en suivi  ), et les autres
), et les autres  sont des patients en consultation. Il convient de noter que ce ratio a été déterminé par le personnel de la clinique.
sont des patients en consultation. Il convient de noter que ce ratio a été déterminé par le personnel de la clinique.
La solution générée par SA représente un tableau de nombres avec une permutation de six pour six patients. Si le nombre généré est inférieur ou égal à  du nombre total de patients, le patient est un suivi ; dans le cas contraire, il est considéré comme un patient consultant. Une fois le type de patients identifié, ils sont affectés aux créneaux horaires disponibles en conséquence, puisque nous avons utilisé une approche de réservation en bloc. Pour cette étude, le temps d'arrivée des patients est fixé de manière déterministe à 20 minutes. Ainsi, lorsque la solution change, l'ordre et le type des patients changent pour chaque créneau de rendez-vous.
du nombre total de patients, le patient est un suivi ; dans le cas contraire, il est considéré comme un patient consultant. Une fois le type de patients identifié, ils sont affectés aux créneaux horaires disponibles en conséquence, puisque nous avons utilisé une approche de réservation en bloc. Pour cette étude, le temps d'arrivée des patients est fixé de manière déterministe à 20 minutes. Ainsi, lorsque la solution change, l'ordre et le type des patients changent pour chaque créneau de rendez-vous.
Par conséquent, l'objectif de l'algorithme d'optimisation est de trouver la meilleure table d'arrivée des patients tout en essayant d'optimiser les mesures de performance de la clinique. Par conséquent, une fois qu'une nouvelle solution (tableau d'arrivée des patients) est générée par le solveur (SA), son impact sur la clinique doit être évalué via le modèle de simulation.
Étude de cas
4.1 Modèle de simulation
La gestion de l'incertitude est le domaine dans lequel les modèles de simulation-optimisation sont les plus applicables (Dehghanimohammadabadi 2016). L'applicabilité de l'approche de simulation-optimisation proposée est testée à l'aide d'une étude de cas dans un centre de traitement du cancer du sein au nord de l'État de New York. L'étude porte sur deux types de patients : les patients en suivi et les patients en consultation. Le nombre de patients atteints de cancer vus par ce centre était de 914 et 1 654 en 2014 et 2015, respectivement. Le centre compte un médecin et deux assistantes médicales. Le centre dispose au total de cinq salles, dont deux salles pour le processus d'admission, une salle pour le suivi, une salle pour la consultation et une salle pour la biopsie stéréotaxique. Avant de construire le modèle de simulation, le processus a été soigneusement contrôlé et le diagramme du couloir de nage est illustré à la figure 4.
Les patients en suivi et en consultation se présentent à la réception et entrent dans le processus d'admission si l'une des deux salles d'admission est disponible. Ensuite, lorsque les salles de suivi et de consultation sont disponibles, les patients en suivi et en consultation sont guidés vers les salles de suivi ou de consultation, respectivement. Les patients en suivi quittent le système après la visite, tandis que les patients en consultation sont conduits à la salle de biopsie. La distribution des temps de service à chaque étape du diagramme en couloir est déterminée comme indiqué dans le tableau 1. Les données collectées à partir des observations sont utilisées pour paramétrer les distributions statistiques du modèle de simulation. Pour faciliter l'interprétation et la validation par les membres du personnel hospitalier (Vahdatzad et al. 2017), la distribution triangulaire est adaptée aux données sur les temps de traitement, le cas échéant.

L'impact sur l'entreprise
4.2 Plan d'expérience et résultats
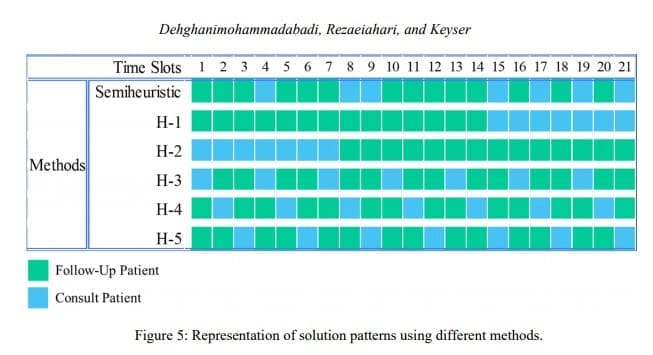
Le centre de cancérologie mammaire étudié accueille les patients pendant sept heures avec des plages de rendez-vous de 20 minutes. Par conséquent, un modèle de rendez-vous pratique et efficace est nécessaire pour programmer 21 patients par jour. Tout d'abord, nous avons utilisé le cadre simheuristique proposé dans cette étude pour rechercher une table d'arrivée des patients optimale, ou du moins bonne. Ensuite, pour évaluer l'efficacité du cadre proposé, la solution obtenue par le modèle est comparée à cinq approches heuristiques suggérées par le personnel de la clinique. La première heuristique (H-1) planifie d'abord les patients en suivi et les consultations ensuite, tandis que H-2 fait l'inverse. Les heuristiques 3 à 5 prennent en compte le ratio de patients (2 pour 1) et programment une combinaison de deux suivis et d'une consultation pour chaque heure de la journée. Les modèles générés à partir de ces méthodes sont présentés à la figure 5.
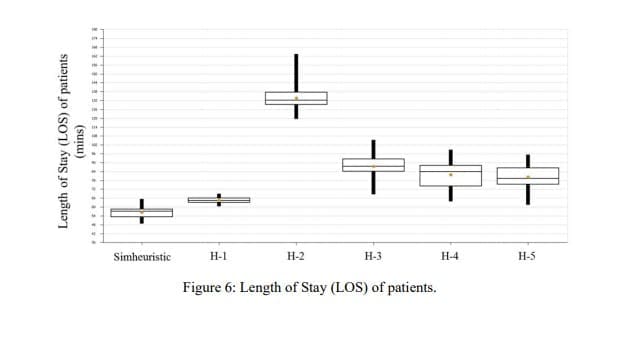
Les solutions obtenues à partir de toutes ces méthodes sont simulées à l'aide de Simio avec 30 répétitions afin d'évaluer leur impact sur la durée de séjour des patients. Pour garantir la précision des résultats de la simulation, la demi-largeur des intervalles de confiance sur la moyenne est prise en compte pour déterminer le nombre de répétitions. Comme le montre la figure 6, les résultats indiquent que le modèle simheuristique a une moyenne inférieure pour la durée de séjour par rapport aux autres méthodes. En outre, un complément Simio appelé "Select Best Scenario using KN" est appliqué pour trouver le meilleur scénario. Cet outil met en œuvre la procédure développée par Kim et Nelson (Kim et Nelson 2001), et prend un ensemble initial de scénarios et exécute des réplications supplémentaires jusqu'à ce qu'il soit certain qu'un scénario particulier est le meilleur, ou dans une fourchette spécifiée du meilleur (appelée zone d'indifférence) (Simio 2011). Avec un niveau de confiance de 95 %, cet outil sélectionne systématiquement la simheuristique comme le meilleur scénario pour toutes les valeurs de la zone d'indifférence définies.
Conclusion
Dans cette étude, nous avons développé un cadre simheuristique pour effectuer des expériences de table pour un modèle de simulation d'un centre de cancer du sein. Dans cette nouvelle approche hybride, l'algorithme SA programmé dans MATLAB génère des solutions et fait appel à Simio comme fonction de coût pour les évaluer. Les premiers résultats de cette étude indiquent que le modèle existant est plus performant que les approches heuristiques, mais la différence n'est pas statistiquement significative. Dans les travaux futurs, il faudra considérer la durée des plages horaires comme une variable de décision. Actuellement, tous les blocs de rendez-vous sont fixés à 20 minutes, mais ils pourraient varier en fonction du type de patient. Il est également souhaitable d'ajouter plusieurs mesures de performance telles que le temps d'attente des patients. En outre, d'autres facteurs environnementaux tels que les patients qui ne se présentent pas et la ponctualité des patients et des prestataires pourraient être ajoutés au modèle de simulation.
Applications
- Optimiser la croissance de la flotte grâce à la simulation : le parcours de Penske Truck Leasing en matière de planification des capacités
- Optimisation de la planification de la production manufacturière grâce à des systèmes intelligents de jumeaux numériques
- Logiciel de simulation de fabrication : comment Northrop Grumman a étendu ses capacités de modélisation avec Simio
- Comment Dijitalis a économisé 1,5 million de dollars grâce à la simulation d'optimisation des AGV dans la fabrication électronique

