El Desafío
por Breanna Swan, Osman Ozaltin, Sonja Hilburn, Elizabeth Gignac y George McCammon Jr.
Tal y como se presentó en la Winter Simulation Conference 2019
Las complejas interacciones entre la variabilidad de la carga de trabajo, las tasas de llegada inciertas y crecientes, y las limitaciones de recursos dificultan la mejora del flujo a través de los servicios de urgencias (SU). Esta complejidad provoca urgencias abarrotadas, estancias prolongadas de los pacientes y agotamiento entre los profesionales sanitarios. Una forma de mejorar la eficiencia manteniendo al mismo tiempo una atención de alta calidad es pasar de un departamento basado en unidades aisladas a un diseño basado en equipos o sistema de módulos. El objetivo de este artículo es comparar un sistema de módulos con el diseño basado en unidades del servicio de urgencias de Southeastern Health mediante una simulación de eventos discretos. La robustez del modelo bajo una selección de diseños de dotación de personal se pondrá a prueba con el aumento de las tasas de llegada y diferentes mezclas de gravedad de los pacientes entrantes. En última instancia, se demuestra que el sistema de módulos mantiene las métricas de calidad de la atención al tiempo que aumenta la utilización de recursos, estableciendo una prueba de concepto de que un sistema de módulos optimizado puede mejorar el flujo en el SUH.
Introducción
El hacinamiento en los servicios de urgencias (SU) debido a la prolongada estancia de los pacientes aumenta las posibilidades de que éstos sufran daños y reduce su satisfacción. Los SUH abarrotados también reducen la satisfacción laboral, la productividad y el agotamiento (Wiler et al. 2011). Las complejas interacciones entre la variabilidad de la carga de trabajo, las tasas de llegada inciertas y crecientes y las limitaciones de recursos dificultan la mejora del flujo y la reducción de la saturación. La complejidad de los SUH y la introducción de big data procedente de las historias clínicas electrónicas sugieren que una herramienta de decisión basada en la evidencia es vital para apoyar el liderazgo y las políticas de los SUH.
La Asociación Americana de Hospitales estima que el 33% de los SUH rurales y el 69% de los SUH urbanos están funcionando por encima de su capacidad, aunque sigue habiendo un déficit significativo de enfermeras diplomadas. Los hospitales docentes se enfrentan a consideraciones adicionales; los residentes necesitan tiempo de instrucción de calidad por parte de los preceptores y experiencia práctica de aprendizaje a partir de los casos de pacientes, que repercuten tanto en la eficiencia de los médicos como en la duración de la estancia de los pacientes. Uno de los métodos propuestos para superar estos obstáculos y mejorar la atención al paciente es rediseñar las unidades de urgencias en silos y convertirlas en unidades más pequeñas pero más integradas, basadas en equipos, que ofrezcan una mayor flexibilidad en la programación y la dotación de personal y permitan equilibrar la carga de trabajo de los pacientes entre los equipos de profesionales sanitarios.
El servicio de urgencias de Southeastern Health, que atiende a más de 170 pacientes al día, pretende mejorar los resultados de los pacientes y la experiencia del personal reduciendo el tiempo de estancia de los pacientes mediante la transición a un sistema de módulos. El objetivo de este trabajo es evaluar y comparar el rendimiento de un diseño de módulo con el diseño actual de la unidad mediante una simulación de eventos discretos. Se evaluará el rendimiento y la solidez de varias configuraciones de modelos de dotación de personal (es decir, número de enfermeras por turno) y diseños de departamentos (unidad o módulo) para la demanda prevista, el aumento de las tasas de llegada y la variación de la gravedad de los pacientes. Las métricas de rendimiento clave son la duración de la estancia (LOS) medida por el tiempo desde el registro hasta el alta, la utilización de recursos y el volumen del SUH (es decir, el número de pacientes en el SUH en un momento dado).
Literatura relevante
La simulación de eventos discretos (SED) es útil para experimentar con nuevas políticas y para prepararse para futuros acontecimientos, como el aumento de las tasas de llegada o el cambio de los niveles de personal. Se ha aplicado para identificar las mejores vías de atención al paciente, asignar recursos de manera eficiente y determinar diseños de personal (Oh et al. 2016; Augusto et al. 2018). En particular, Oh et al. utilizaron la simulación para reducir la LOS de los pacientes mediante la evaluación y comparación de las mejoras del sistema; en última instancia, descubrieron que la reducción del tiempo de bebida de contraste oral en la tomografía computarizada de pacientes adultos, el aumento del uso de la autodicción en radiología y la reducción de la tasa de recolección de muestras fueron los que más influyeron en la reducción de la LOS.
La transición a un sistema de módulos requiere rediseñar la programación de los módulos, la asignación de personal y las reglas de encaminamiento de los pacientes. La optimización de enteros mixtos (Sir et al. 2017), los modelos de simulación y la teoría de colas son técnicas utilizadas para determinar nuevas plantillas de turnos para los proveedores de atención y la programación de los módulos. Los diseños varían desde equipos dirigidos por médicos asignados a camas específicas con pacientes asignados aleatoriamente a cada módulo (Patel y Vinson, 2005) hasta módulos más específicos para adaptarse a las necesidades de la población de pacientes, como módulos pediátricos y específicos de baja gravedad (Oh et al., 2016; Dinh et al., 2015). Agor et al. desarrollaron una puntuación de la carga de trabajo para reducir el tiempo que el SUH pasaba al máximo de su utilización. La puntuación tenía en cuenta los atributos del módulo y del SUH, como el número de pacientes de salud conductual y la longitud de la cola (Agor et al., 2016). Por último, es posible que se necesiten nuevas funciones, como un navegador que supervise el flujo de pacientes (Dinh et al. 2015) o un técnico de enfermería especializado que transporte a los pacientes a las camas, para una transición satisfactoria de los diseños basados en unidades a un sistema de módulos.
La atención basada en equipos se ha estudiado de forma observacional y en modelos DES, y se ha demostrado que reduce el tiempo que transcurre hasta la primera visita del paciente con un médico, reduce los casos de pacientes que se van sin ser atendidos, mejora la satisfacción del paciente y reduce la LOS, al tiempo que mantiene la calidad clínica de la atención (Patel y Vinson 2005; Oh et al. 2016; Dinh et al. 2015). Más allá de la experiencia del paciente, también se ha demostrado que la atención en equipo mejora la experiencia del personal. El trabajo en equipo de los residentes con un único médico, todos ellos atendiendo a pacientes comunes, se asoció con una mejora de la percepción de la calidad de la enseñanza (Nable et al. 2014).
Los éxitos prácticos de un diseño basado en vainas en el ED emparejado con la flexibilidad del modelado de simulación de eventos discretos sugieren que este trabajo puede mejorar el flujo de ED e informar configuraciones de personal y programación de unidades en Southeastern Health.
La solución
Creación de modelos
El rendimiento del diseño actual de las unidades de Southeastern Health en comparación con el sistema propuesto basado en módulos se evaluó mediante una simulación de eventos discretos creada en SimioTM University Enterprise Versión 10.
Datos y entradas de simulación
Las entradas y la validación para este modelo se dedujeron de más de 88.000 visitas únicas, cada una con más de 150 variables, incluyendo marcas de tiempo, atributos de visita y resultados de los pacientes. Los datos de visitas a nivel de paciente estaban disponibles desde noviembre de 2017 hasta abril de 2019 y se emparejaron con los subprocesos de ED de pruebas de laboratorio, radiología, transportadores y consultas de atención psiquiátrica y comunitaria. Los horarios de médicos y enfermeras junto con las asignaciones diarias de camas para 2018 y 2019 definieron los niveles actuales de dotación de personal.
Los conjuntos de datos de entrenamiento y prueba se particionaron para las entradas y la validación. El análisis de datos se realizó en R (versión 3) y JMP Pro 14. Las pruebas de laboratorio y las imágenes radiológicas se agruparon en 7 y 8 categorías primarias, respectivamente. Las diferencias entre las marcas de tiempo se utilizaron como tiempos de procesamiento para el registro, el triaje, el transporte hacia y desde radiología, la recogida de muestras para laboratorio, los laboratorios y la imagen desde el momento del pedido hasta los resultados, la decisión de disposición y el tiempo desde la decisión de disposición hasta el alta o la admisión en el hospital. Algunos procesos, como las visitas individuales de enfermeras y médicos, se determinaron a partir de entrevistas con expertos del sistema y se compararon con la bibliografía. La proporción de llegadas por hora se definió de forma unívoca desde las 12:01 a.m. del lunes hasta las 12 a.m. del domingo (Figura 1). Las proporciones adicionales extraídas de los datos incluyen el modo de llegada (ambulancia frente a puerta principal), la gravedad, la asignación de unidades, la disposición final y las variables binarias de paciente de salud conductual, combinación de análisis de laboratorio e imagen por visita y consulta de atención comunitaria. El modelo se calibró hasta validar los resultados observados (LOS, utilización de camas) ajustando campos de datos desconocidos como el número de visitas de enfermería por paciente y la cantidad de tiempo que la enfermera o el médico visitan una cama, en función del nivel de gravedad del paciente.
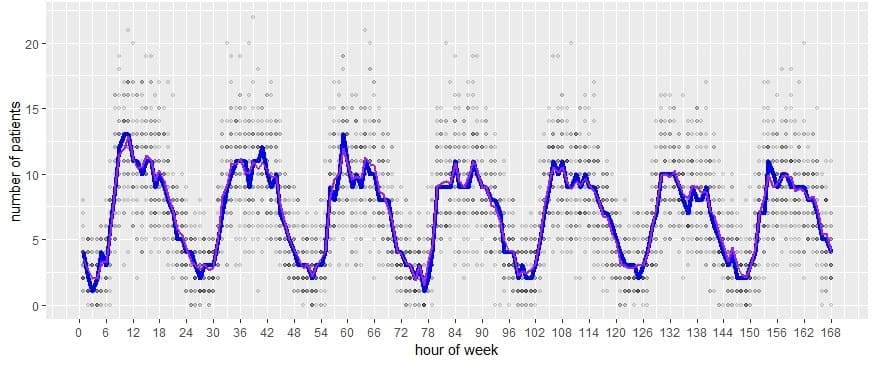
Flujo de pacientes
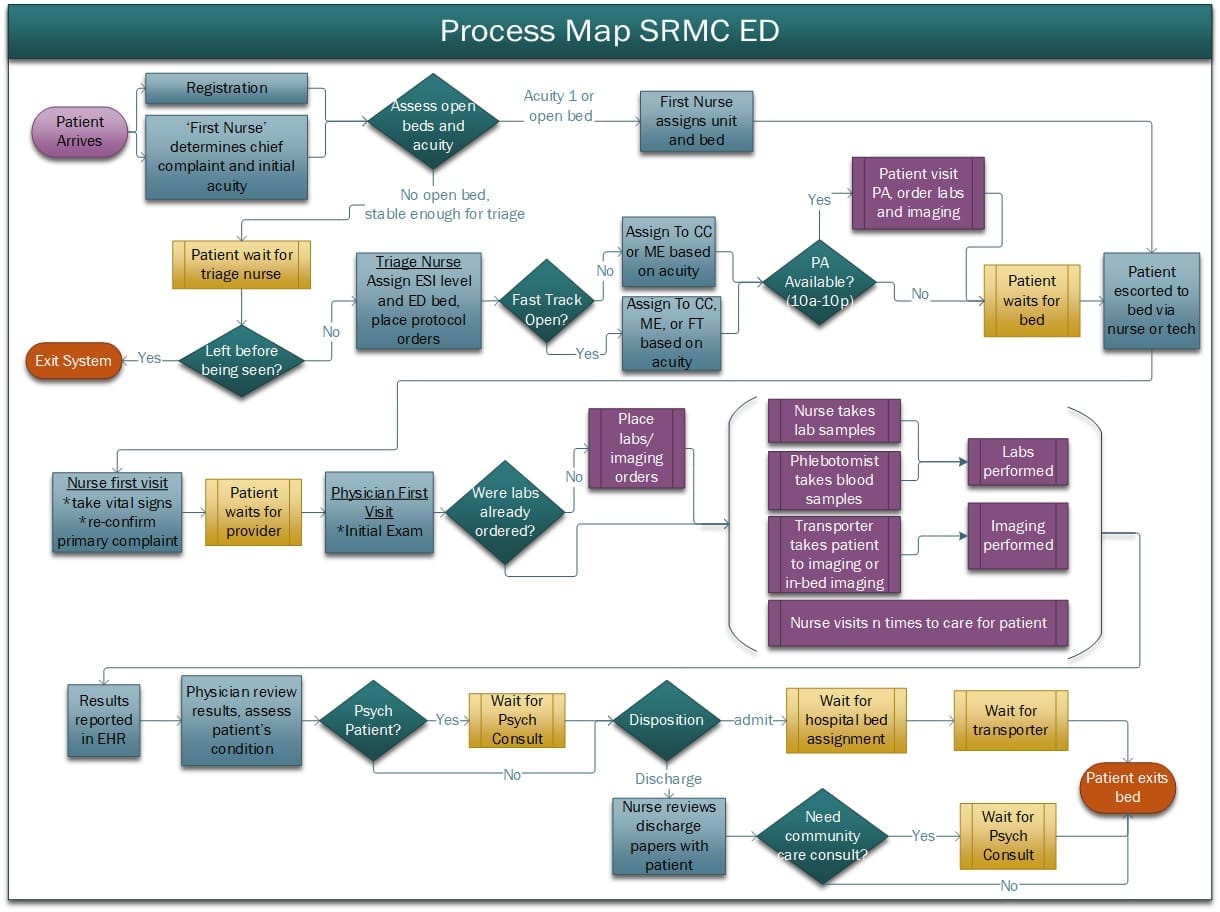
Un paciente llega al SUH por la puerta principal o en ambulancia e inmediatamente es registrado en recepción. Se asigna un nivel de índice de gravedad de urgencias (ISE) en función de la dolencia principal y del número y la combinación estimados de recursos que requerirá el paciente para su atención. Este nivel va de 1 (más grave) a 5 (menos grave). Los pacientes que presenten síntomas de alta gravedad (ESI 1) serán ubicados inmediatamente en una cama de la unidad de cuidados críticos y todos los demás serán enviados al triaje para recibir un examen inicial más exhaustivo y la asignación de unidad. En el diseño actual de las unidades, los pacientes son asignados a una de las tres unidades durante el triaje: Cuidados Críticos, Urgencias Menores y Vía Rápida. En el sistema de módulos, los pacientes son asignados a uno de seis equipos: Naranja, Violeta, Amarillo, Azul, Verde o Gris. Tras el triaje, los pacientes esperan una cama disponible.
En la cama, los pacientes reciben atención a través de una secuencia de tareas asistenciales que incluyen visitas de enfermeras y médicos, recogida de muestras para laboratorio, transporte para procedimientos de diagnóstico por imagen, consultas de psiquiatría, internamiento (pacientes ingresados) y consultas de atención comunitaria. Se supone que los pacientes ingresan en el hospital o son dados de alta y abandonan el centro. El proceso asistencial y la subsiguiente LOS del paciente terminan cuando éste abandona la cama del SUH. La cantidad de tiempo que un médico o enfermero pasa con el paciente a lo largo de su estancia depende del nivel de ESI y de la unidad.
La figura 2 muestra una ruta más detallada de la atención a los pacientes y la lógica de los pasos (es decir, la atención en la cama) se describe en la sección 2.4.
Recursos
La figura 3 muestra dos diseños del servicio de urgencias de Southeastern Health; el de la izquierda es el diseño actual basado en unidades y el de la derecha es el sistema de módulos basado en equipos que se propone. En ambos diseños los pacientes entran por la puerta principal o a través de una ambulancia, se registran, pasan por el triaje y esperan una cama libre en la sala de espera (actualmente etiquetada como "Triaje"). Un técnico de enfermería traslada a los pacientes de la sala de espera al triaje, donde los pacientes ven a una enfermera de triaje y, si es durante su turno de 12 horas, a un asistente médico (PA). Tras el triaje, los pacientes esperan una cama libre.
En el diseño del SUH basado en unidades (izquierda Figura 3), la vía rápida (FT) tiene 6 camas y está abierta de 10 a 22 horas, pero dejará de aceptar nuevos pacientes a las 21 horas. Urgencias Menores (ME) tiene 26 camas y Cuidados Críticos (CC) tiene 18 camas, ambas abiertas en todo momento. Un proveedor de nivel intermedio cubre las seis camas de vía rápida y trabaja durante el horario de atención de 10.00 a 22.00 horas. Un médico cubre todas las camas de ME y otro médico cubre todas las camas de CC, lo que supone 48 horas de cobertura médica al día. De 11 a 23 horas, se supone que hay 6 enfermeras de ME y 5 de CC y de 23 a 11 horas hay 5 enfermeras de ME y 4 de CC. En realidad, el número de enfermeras que trabajan puede variar debido a la disponibilidad de personal.
En la propuesta de diseño del SUH basado en módulos (Figura 3, derecha), hay seis grupos de camas, o módulos, con horarios variables y cada uno de ellos con equipos de proveedores, enfermeras y auxiliares de enfermería. Un médico y tres enfermeras están asignados al módulo naranja. Un médico y cuatro enfermeras están asignados al grupo morado. Ambos módulos permanecen abiertos en todo momento. Un ATS y una enfermera están asignados al módulo azul, que está abierto de 11.00 a 23.00 horas. El módulo amarillo, abierto de 9.00 a 21.00 horas, cuenta con un asistente médico y dos enfermeras. El módulo verde funciona como la nueva vía rápida y está atendido por un proveedor de nivel medio (AP o enfermera especializada) y está abierto de 10 a 22 horas. El módulo gris está abierto en todo momento y cuenta con un proveedor de nivel intermedio.
Los recursos compartidos globalmente incluyen cuatro flebotomistas en turnos de 12 horas que comienzan secuencialmente de 4 a 7 y un flebotomista en turno de noche que trabaja de 7 p.m. a 7 a.m. Hay tres transportistas de 7a - 7p y uno de 7p - 7a. Por último, para realizar consultas de salud conductual, un médico psiquiatra hace una ronda una vez al día entre las 8a y las 10a.
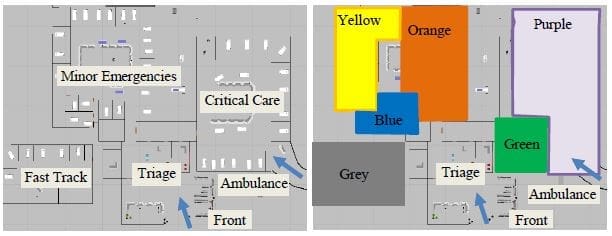
Lógica de programación
Los pacientes llegan a través de una tasa de llegada variable en el tiempo definida para cada una de las 168 horas de la semana para tener en cuenta las fluctuaciones horarias y diarias de las llegadas. Los atributos de los pacientes y las visitas se asignan mediante una referencia a una tabla de datos. El enrutamiento de los pacientes se define a través de una red global de caminos con rutas al triaje o a las camas que requieren una enfermera o un técnico de enfermería acompañante.
El triaje es una secuencia de tareas en dos pasos. En primer lugar, los pacientes reciben una asignación de unidad o módulo por parte de la enfermera de triaje y, a continuación, visitan la AP de triaje. En el sistema basado en unidades, los pacientes de salud mental se asignan a ME y todos los demás se asignan a CC, ME o FT en función de la gravedad y la disponibilidad de camas. Tras el procesamiento, el técnico de enfermería de triaje acompaña a los pacientes a la sala de espera para que esperen una cama libre en la unidad que se les ha asignado. Los pacientes se asignan primero a una unidad en función de las tendencias de los datos históricos y luego pueden cambiar entre CC y ME en función de la disponibilidad cambiante de camas durante su espera después del triaje.
En los diseños de módulos basados en equipos, las tres unidades se redefinen en 6 módulos y las asignaciones se basan en el equilibrio de llegadas entre los módulos disponibles. Los pacientes se asignan a la primera cama disponible después de la selección, con las siguientes restricciones. Los pacientes de salud mental van al módulo gris si hay camas disponibles; de lo contrario, son enviados a las salas de salud mental de los módulos naranja o morado. Los módulos Amarillo y Azul están dirigidos por AP, por lo que no reciben pacientes de alta gravedad. Los pacientes de alta gravedad (ESI 1 ó 2) sólo pueden recibir atención en los módulos Violeta o Naranja, ambos dirigidos por médicos del SUH. El módulo verde está dedicado a los pacientes de vía rápida, por lo que los pacientes con niveles ESI 4 y 5 se asignan al módulo verde si hay camas disponibles. Los módulos amarillo, azul y verde aceptan pacientes hasta 45 minutos antes de su cierre. Si todas las camas están ocupadas, los pacientes se sientan en la sala de espera después del triaje y esperan en una cola agrupada de primero en entrar, primero en salir para la primera cama disponible (respetando las restricciones de agudeza descritas anteriormente).
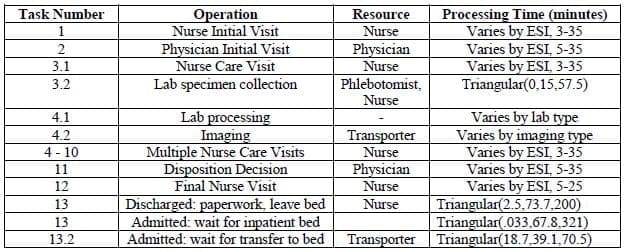
El procesamiento de camas se define mediante tablas de datos de secuencias de tareas. Las tablas se referencian por la agudeza del paciente y por la operación que se está realizando en ese momento. La secuencia general de tareas es la misma para cada paciente (véase la Tabla 1), pero las condiciones necesarias para realizar cada tarea y los requisitos de recursos son únicos por cama y por paciente. Para imitar la realidad, una enfermera cubrirá las mismas 3-5 camas y un médico las mismas 10+ camas a lo largo de su turno, definido por la referencia de filas en el modelo. Por último, la Tabla 1 muestra las tareas secuenciales cambiando los números enteros, mientras que las tareas en paralelo se indican cambiando los decimales. Las visitas individuales de enfermeras y médicos, los procedimientos de diagnóstico por imagen, la recogida de muestras para laboratorio y el transporte a/desde el diagnóstico por imagen son secuenciales, mientras que el procesamiento del laboratorio puede producirse en paralelo a estos procesos.
El final de los cuidados se define por una decisión del médico. Si el paciente es ingresado, esperará a que se le asigne una cama en el hospital y se le traslade. Si es dado de alta, el paciente es "dado de baja" por la enfermera y puede recibir consultas de atención comunitaria. Todos los pacientes de salud conductual reciben una consulta con un psiquiatra antes de que se les asigne la disposición final; los pacientes ingresados esperan una cama, los pacientes dados de alta a un centro comunitario deben esperar una ubicación disponible, esperando una media de tres días más en urgencias. Tanto los pacientes ingresados como los dados de alta pasan por el mostrador de "registro de salida" y salen del sistema. Cuando se cierra una unidad o un módulo (es decir, FT, Amarillo, Azul y Verde), las camas "terminan el trabajo ya empezado" y ya no aceptan nuevos pacientes.
Impacto en la empresa
Resultados
El modelo de simulación se ejecuta durante 4 semanas con un periodo de aceleración de 2 semanas. Cada ejecución se repitió 10 veces para garantizar que los parámetros de validación tuvieran la amplitud deseada en torno al parámetro verdadero.
Validación
Las proporciones de los tipos de pacientes (nivel de agudeza, asignación de unidades) y el total de pacientes previstos que llegan al sistema se extrajeron de los datos de las pruebas y se compararon con los resultados de la simulación para la validación suponiendo el diseño del SUH basado en unidades. El modelo se calibra ajustando puntos de datos desconocidos que incluyen el número de visitas de una enfermera y la cantidad de tiempo que una enfermera o un médico pasa con el paciente en cada visita, ajustado en función del nivel de agudeza hasta que se cumplen los resultados esperados relacionados con la LOS y el volumen del SUH.
Experimentos
Se consideran dos configuraciones del SUH: 1) sistema basado en unidades [actual] y 2) diseño basado en módulos. La dotación de personal y los horarios de los módulos varían dentro de cada configuración y se compara el rendimiento para la demanda prevista, el aumento de la tasa de llegadas y el aumento del número de pacientes de salud mental. En la tabla 2 se enumera cada configuración del SUH y el modelo de dotación de personal (para las unidades) o de programación (para los módulos). Cabe señalar que, al clasificar a los pacientes para el sistema de módulos, estos experimentos suponen que el paciente se asigna a la primera cama disponible en cualquier módulo al que pueda ir (la sección Lógica de programación describe las reglas de elegibilidad basadas en ESI).
El rendimiento de cada configuración de la Tabla 2 se evalúa en tres escenarios: demanda prevista, aumento de la tasa de llegadas y aumento de la proporción de pacientes de salud mental. El primer escenario es el entorno de demanda actual del SUH de Southeastern Health. Se prueba un aumento del 10% en la tasa de llegadas para evaluar cada configuración en función de la posible demanda futura. Por último, se prueba un aumento del 10% en la proporción de pacientes de salud conductual (suponiendo una tasa de llegada estándar) para simular el entorno después de desastres como el huracán Florence. Cada escenario de demanda pone a prueba la solidez de las configuraciones de personal y unidades.
Rendimiento
Las tres métricas de rendimiento clave que se evalúan aquí son la pérdida de pacientes, la utilización de camas y el volumen de urgencias. La LOS se evalúa en cada nivel de gravedad del paciente (ESI 1-5). La utilización de camas se considera individualmente para cada unidad o módulo. El volumen del SUH es la media del número de pacientes en todo el SUH en un momento dado.
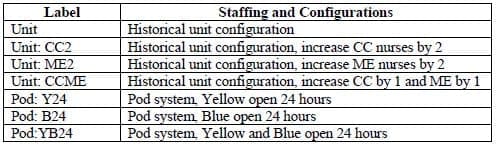
Según la demanda prevista, las configuraciones se evalúan en función de la LOS media para cada grupo de gravedad de pacientes (es decir, nivel ESI). La figura 4 muestra el cambio porcentual en la LOS media entre el sistema actual ("Unidad") y la configuración indicada. Los mejores modelos presentan los cambios más negativos. Con el diseño actual de la unidad, la adición de una enfermera CC reduce la LOS en más de un 10% para todos los niveles de gravedad de los pacientes, mientras que 'Pod:YB24' es el que obtiene mejores resultados en términos de LOS para los pacientes con niveles ESI 1-4.
También puede deducirse de la figura 4 que tener sólo el módulo azul o sólo el amarillo abiertos 24 horas al día, 7 días a la semana (es decir, el amarillo o el azul están abiertos sólo 12 horas al día, respectivamente) no es suficiente capacidad para la demanda de este SUH. Esto se observa en el elevado aumento porcentual de la LOS media, que afecta más gravemente a los pacientes de menor gravedad.
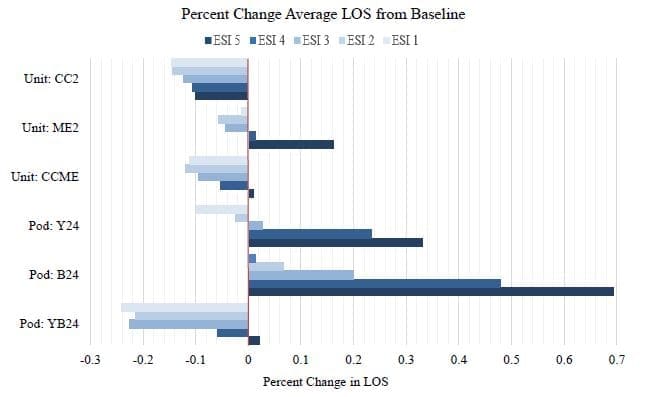
A continuación, analizamos el rendimiento bajo una demanda inesperada (Figura 5(a) y 5(b)). Consideremos primero un aumento del 10% en la tasa de llegadas (Figura 5(a)). En el diseño de unidades, la configuración con mejores resultados fue una enfermera adicional en CC y ME. En el diseño de los módulos, la configuración más eficaz era mantener los módulos Amarillo y Azul abiertos las 24 horas. Con el aumento de la tasa de llegadas, el sistema actual (Unidad) tiene una LOS media de 264 minutos para todos los pacientes. Las configuraciones con mejores resultados redujeron la LOS media; Unit:CCME tuvo una LOS media de 235 minutos, mientras que Pod:YB24 tuvo una LOS media de 206 minutos. Si se observa cada nivel ESI individual, el sistema basado en unidades tiende a tener una LOS más corta para los pacientes menos graves en ESI 5, mientras que el sistema de módulos tiene una LOS más corta para los pacientes más graves en ESI 1, 2 y 3. La configuración de módulos con módulos amarillos y azules tiene una LOS media más corta para los pacientes más graves. La configuración de módulos con módulos amarillos y azules abiertos 24 horas al día, 7 días a la semana, superó en general al sistema basado en unidades en caso de aumento de llegadas. El otro escenario inesperado explorado es un aumento del 10% de los pacientes de salud conductual (Figura 5(b)). En este caso, las configuraciones con mejores resultados fueron Pod:YB24 y CC2, y la configuración de pods con pods amarillos y azules abiertos 24 horas al día, 7 días a la semana superó a las demás configuraciones. De especial interés es el ESI 2, que es el nivel de gravedad en el que se clasifican los pacientes de salud mental. De nuevo, PodYB24 supera ligeramente a CC2 en este nivel de gravedad. En ambas condiciones inesperadas, Unit:CC2 y Pod:YB24 redujeron la LOS media en todos los niveles de gravedad en comparación con la configuración de personal actual. El mayor cambio entre los diseños de pod y unidad se observa en los pacientes más graves; el sistema de pod y su objetivo de equilibrar la carga de trabajo da como resultado una LOS media inferior para los pacientes ESI 1.
Para evaluar el uso eficiente de los recursos, se calculó una utilización media ponderada por módulo o por unidad para tener en cuenta el número variable de camas en cada unidad. Como se ha descrito anteriormente, en las configuraciones de módulos, el número de camas varía de 10 (morado y naranja) a 4 (azul), mientras que en la configuración de unidades ME tiene 26 y FT tiene 6. Para cada configuración de la Figura 6, la barra muestra la suma de la utilización de cada módulo o unidad multiplicada por el número de camas de ese módulo o unidad.
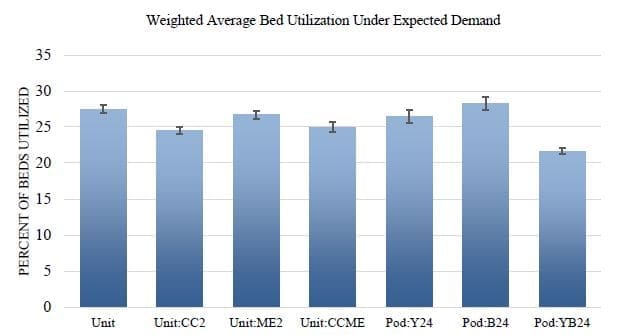
La configuración de módulos con el azul abierto las 24 horas del día tiene la mayor utilización ponderada, mientras que la configuración de módulos con el amarillo y el azul abiertos las 24 horas del día tiene la menor utilización ponderada. Además, la Figura 6 muestra que la utilización no cambia drásticamente entre las configuraciones de las unidades con distintos niveles de dotación de personal. Lo más interesante en este caso es comprender cómo se relaciona la utilización de camas con la estancia del paciente en el SUH. Comparando la configuración Pod:YB24 en las figuras 4-6, una menor utilización ponderada de camas se relaciona con una menor LOS de los pacientes en urgencias.
La métrica final considerada para el rendimiento es una instantánea del número de pacientes en urgencias en un momento dado. A través de 10 réplicas, el volumen medio de pacientes en el SUH y su intervalo de confianza del 95% se calculó para cada configuración y se resume en la Tabla 3.
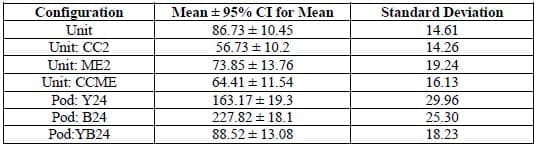
Los intervalos de confianza dan una idea del rango de volúmenes que pueden ocurrir en el SUH durante el periodo de simulación de cuatro semanas. Por ejemplo, la Unidad:CC2 tiene un intervalo de confianza ligeramente menor y una desviación estándar ligeramente menor en el volumen de pacientes en comparación con la configuración actual de la unidad. Además, el diseño del módulo con Amarillo y Azul abiertos las 24 horas tiene el intervalo de confianza y la desviación estándar más pequeños de todos los diseños de módulos. Puede deducirse que cuanto menores son las anchuras del intervalo de confianza y las desviaciones estándar, más favorece esa configuración un flujo constante de pacientes por el departamento y evita tiempos de espera innecesarios para los pacientes. En general, las configuraciones de unidades tienen un menor volumen de pacientes en el SUH en comparación con las configuraciones de módulos, pero, como se muestra en las figuras anteriores, el sistema de módulos tiende a superar a la configuración de unidades en la pérdida de pacientes.
Las configuraciones de unidades y módulos se evalúan desde diferentes perspectivas en las Figuras 4-6 y la Tabla 3, sólo mediante la evaluación de cada diseño de dotación de personal a través de todas las métricas podemos entender cómo afectará a los pacientes y al personal en el SUH.
Discusión y conclusiones
La variabilidad de la carga de trabajo, las llegadas inciertas y las limitaciones de recursos conducen a urgencias saturadas, insatisfacción de los pacientes y agotamiento del personal. Aquí, las mejoras en el flujo de pacientes a través de un SUH se evaluaron mediante una simulación de eventos discretos para comparar un sistema de vaina basado en el equipo con el sistema actual. El rendimiento de cada sistema se midió mediante la pérdida de pacientes, el volumen del SUH y la eficiencia de los recursos. La aplicación de la simulación y los resultados previstos se demostraron en el SUH de Southeastern Health.
Con la demanda actual prevista, la configuración de módulos con módulos amarillo y azul abiertos las 24 horas redujo significativamente la LOS para pacientes de niveles de gravedad ESI 1-4. Esta configuración también funciona bien en cuanto a la disponibilidad de recursos. Esta configuración también funciona bien en términos de volumen de pacientes en el SUH (Tabla 3), ya que el módulo:YB24 tiene volúmenes similares a los del diseño actual de la unidad. Por otra parte, esta configuración tuvo la utilización media ponderada de camas más baja, lo que sugiere que podría haber un programa que utilice las camas de forma más óptima para satisfacer la demanda prevista.
El diseño del módulo basado en el equipo tiende a ser más sólido que el diseño de la unidad en entornos de demanda variable. Si las llegadas al servicio de urgencias aumentan un 10%, se calcula que el diseño de módulos tendrá una estancia media de los pacientes una hora menos que el diseño actual del personal de Southeastern Health (Figura 5(a)). El sistema de módulos tiene el mayor impacto en los pacientes de alta gravedad, con una LOS media significativamente inferior incluso a la configuración de unidades de mejor rendimiento. También se tuvo en cuenta un aumento en la proporción de pacientes de salud mental, una población que afecta significativamente al flujo de pacientes en el SUH, ya que permanecen un mínimo de 24 horas en el SUH. El diseño del módulo basado en equipos fue más eficaz a la hora de absorber este cambio en la demanda y mantener una estancia media baja de los pacientes. En concreto, el diseño del módulo tiene una estancia media significativamente inferior para los pacientes de ESI 2, el nivel de gravedad asignado a los pacientes de salud mental, en comparación con las configuraciones de la unidad, lo que tiene un efecto en cascada en la reducción de la estancia media para otros niveles de gravedad.
Este trabajo es el primer paso hacia la racionalización del rediseño asistencial del SUH de Southeastern Health hacia un diseño basado en módulos. Las compensaciones entre las métricas de rendimiento de la atención al paciente, como la LOS y el volumen del SUH, y las métricas financieras de la programación de las horas de apertura del módulo y la dotación de personal son de especial interés. Aún queda trabajo por hacer para analizar el rendimiento de las configuraciones de unidades y módulos utilizando parámetros alternativos como el número de pacientes que "se quedan sin ser atendidos", el tiempo de espera para una cama en el SUH y la utilización de enfermeras y personal sanitario. Otros experimentos a tener en cuenta son las reglas de enrutamiento alternativas para los módulos y la adición de residentes como recurso. Por último, el modelo puede seguir mejorando mediante la adición de detalles como la identificación de pacientes traumatizados y la adición de consultas de atención comunitaria. A medida que se desarrolle el sistema de módulos en Southeastern Health, se podrán realizar más experimentos con la asignación de módulos para mejorar el equilibrio de la carga de trabajo y reducir aún más los tiempos de espera. Además, la exploración de la programación de los módulos y la dotación de personal ayudará a informar sobre las operaciones del SUH en Southeastern Health.
Dado que los SUH de todo el país están experimentando un aumento de las tasas de llegada y una posible disminución de los presupuestos y el personal, es necesario mejorar la eficiencia de la atención sin aumentar las necesidades de recursos. El modelo de simulación desarrollado aquí sugiere que los SUH pueden mejorar el flujo de pacientes a la vez que utilizan los recursos de forma más eficiente cambiando a un diseño de atención basado en equipos. Más allá de las métricas de rendimiento, se ha descubierto que los modelos de atención basados en equipos en el SUH aumentan la satisfacción del paciente, mejoran el entorno de aprendizaje para los médicos residentes y disminuyen el agotamiento del personal. Seguir mejorando este modelo y probar nuevos experimentos en la dotación de personal y la distribución de pacientes informará a los responsables de las políticas hospitalarias y les permitirá tomar decisiones basadas en la evidencia; en última instancia, proporcionar una atención al paciente eficiente y de alta calidad utilizando modelos de dotación de personal lo suficientemente sólidos como para resistir un futuro incierto.
Agradecimientos
Los autores desean dar las gracias especialmente a Katy Smith por ser un recurso constante de Simio y una solucionadora de problemas insustituible. Además, este proyecto no habría sido posible sin Donna Coleman, Kyle Collins, Jason Cox y todo el equipo de urgencias de Southeastern Health.
Biografías de los autores
BREANNA SWAN es estudiante de doctorado en el Departamento Edward P. Fitts de Ingeniería Industrial y de Sistemas de la Universidad Estatal de Carolina del Norte. Es licenciada en Matemáticas por la Universidad de Wisconsin - Milwaukee. Sus intereses de investigación se centran en el uso eficaz de macrodatos en tiempo real mediante simulaciones, análisis predictivos y modelos de optimización, especialmente en su aplicación a la atención sanitaria. Su dirección de correo electrónico esbpswan@ncsu.edu.
OSMAN Y. ÖZALTIN es profesor adjunto en el Departamento Edward P. Fitts de Ingeniería Industrial y de Sistemas y miembro del grupo de profesores de Medicina Personalizada de la Universidad Estatal de Carolina del Norte. Se licenció y doctoró en Ingeniería Industrial por la Universidad de Pittsburgh. Sus intereses de investigación abarcan aspectos teóricos, computacionales y aplicados de la programación matemática, centrándose en los problemas de optimización que surgen en la salud pública, la medicina personalizada y la prestación de asistencia sanitaria. Sus métodos incluyen la programación entera, la programación estocástica y la programación binivel. Su correo electrónico esoyozalti@ncsu.edu.
SONJA HILBURN es Directora de los Servicios de Urgencias de Southeastern Health. Es licenciada en enfermería por la Universidad de Carolina del Norte-Wilmington y tiene un máster en enfermería por la Western Governors University. Sus intereses de investigación se centran en la reducción de la duración de la estancia y la mejora de la experiencia del paciente en el servicio de urgencias; su trabajo fue reconocido en los Premios Touchstone 2018 de Atrium Health, que se otorgan a proyectos de alto rendimiento que demuestran las mejores prácticas en seguridad del paciente y resultados clínicos. Su correo electrónico eshilbur01@srmc.org.
ELIZABETH GIGNAC, DO, se desempeña como Directora Asociada y Directora del Programa de Residencia en Medicina de Emergencia en Southeastern Health en Lumberton, NC. La Dra. Gignac fundó el primer programa de residencia de medicina de urgencias osteopática del estado con la Facultad de Medicina Osteopática de la Universidad Campbell, donde sigue formando parte del profesorado. Estudió medicina en el Michigan State University College of Osteopathic Medicine y completó su residencia en medicina de urgencias en Metro Health en Grand Rapids, MI. Su correo electrónico esgignac01@srmc.org.
GEORGE MCCAMMON JR, DO, es director médico del servicio de urgencias, director médico adjunto del servicio de emergencias médicas, experto en contactos médicos de Epic y director asociado del programa de residencia en medicina de urgencias en Southeastern Health en Lumberton, Carolina del Norte. También es miembro de la facultad de Medicina de Urgencias de la Facultad de Medicina Osteopática de la Universidad Campbell. Sus intereses de investigación incluyen la realización de medicina en situaciones inesperadas como los huracanes Matthew y Florence. Estudió medicina en la Facultad de Medicina Osteopática de WV y su residencia en Medicina de Urgencias en el Metro Health Hospital de Grand Rapids, MI. Su correo electrónico esmccamm01@srmc.org.
Referencias
Agor, J., K. McKenzie, M. Mayorga, O. Ozaltin, R. Parikh y J. Huddleston. 2018. "Simulación de triaje de pacientes en un departamento de medicina interna para validar el uso de una puntuación de carga de trabajo basada en la optimización". En Proceedings of the Winter Simulation Conference, editado por W. K. V. Chan, A. D'Ambrogio, G. Zacharewicz, N. Mustafee, G. Wainer, y E. Page, 2881-2892.
Augusto, V., M. Murgier, y A. Viallon. 2018 . "Marco de modelado y simulación para el control inteligente de unidades de emergencia en caso de crisis grave". En Proceedings of the 2018 Winter Simulation Conference, editado por M. Rabe, A.A. Juan, N. Mustafee, A. Skoogh, S. Jain, y B. Johansson, 2495-2506.
Dinh, M. M., T. C. Green, K. J. Bein, S. Lo, A. Jones y T. Johnson. 2015. "Rediseño clínico del servicio de urgencias, atención basada en equipos y mejoras en el rendimiento hospitalario: A Time Series Analysis". Emergency Medicine Australasia 27(4):317-22.
Nable, J., J. C. Greenwood, M. K. Abraham, M. C. Bond,a y M. E. Winters. 2014. "Implementación de un modelo de dotación de personal médico basado en equipos en un servicio de urgencias académico". Western Journal of Emergency Medicine 15(6):682-686.
Oh, C., A. M. Novotny, P. L. Carter, R. K. Ready, D. D. Campbell y M. C. Leckie. 2016. "Uso de una herramienta de apoyo a la toma de decisiones basada en la simulación para mejorar el rendimiento del servicio de urgencias". Investigación operativa para la atención sanitaria 9:29-39.
Patel, P. B. y D. R. Vinson. 2005. "Sistema de asignación de equipos: Expediting Emergency Department Care". Anales de Medicina de Urgencias 46(6):499-506.
Sir, M. Y., D. Nestler, T. Hellmich, D. Das, M. J. Laughlin Jr., M. C. Dohlman y K. Pasupathy. 2017. "La optimización de la dotación de personal mejora la experiencia del paciente en la Clínica Mayo". Interface 47(5):369-471.
Wiler, J. L., R. T. Griffey, y T. Olsen. 2011. "Review of Modeling Approaches for Emergency Department Patient Flow and Crowding Research". Academic Emergency Medicine 18(12):1371-79.
Applications
- Optimización del crecimiento de la flota mediante la simulación: el proceso de planificación de la capacidad de Penske Truck Leasing
- Optimización de la programación de la producción manufacturera mediante sistemas inteligentes de gemelos digitales
- Software de simulación de fabricación: cómo Northrop Grumman amplió sus capacidades de modelado con Simio
- Cómo Dijitalis ahorró 1,5 millones de dólares con la simulación de optimización de AGV en la fabricación de productos electrónicos

