Die Herausforderung
Die Fragmentierung ist ein häufiges Problem im Gesundheitssystem der Vereinigten Staaten. Für Patienten mit komplexen medizinischen Problemen, die mehrere Leistungserbringer benötigen, ist dieses Problem besonders verwirrend. Eine Lösung, die derzeit entwickelt wird, nennt sich Integrated Practice Unit (IPU) und umfasst ein multidisziplinäres Team von Leistungserbringern, die sich gemeinsam um den Gesundheitszustand eines Patienten während des gesamten Behandlungszyklus kümmern. In dieser Arbeit verwenden wir Simulationen, um eine WorkLife IPU zu entwerfen, die medizinische Probleme am Arbeitsplatz behandelt, von leichten Erkrankungen bis hin zu akuten nicht dringenden Verletzungen. Konkret bestimmen wir einen Patiententerminplan und die Anzahl der Ressourcen, die erforderlich sind, um die von der IPU-Leitung gesetzten Ziele für Patientendurchsatz, Klinikschließungszeit und Patientenwartezeit zu erreichen.
Einführung
In der Vergangenheit war das Gesundheitssystem der Vereinigten Staaten stark fragmentiert. Daher müssen Patienten mit Erkrankungen, die mehrere Leistungserbringer erfordern, ihren eigenen Versorgungsplan koordinieren und durchführen. Je komplexer die Erkrankung ist, desto schwieriger ist es für die Patienten, insbesondere für diejenigen aus unterversorgten Bevölkerungsgruppen. Porter und Teisburg (2006) argumentieren, dass die Hauptursache für diese Fragmentierung der Wettbewerb innerhalb des Systems auf der falschen Ebene ist. Genauer gesagt behaupten sie, dass der Wettbewerb entweder zu eng (z. B. auf der Ebene einer bestimmten Dienstleistung) oder zu weit gefasst ist (z. B. auf der Ebene von Gesundheitsversorgungsplänen) und stattdessen "für die Behandlung von Krankheiten über den gesamten Versorgungszyklus hinweg stattfinden sollte" (Porter und Teisburg 2006, Seite 44). Letzteres hat das Potenzial, sowohl für die Patienten als auch für die Leistungserbringer einen größeren Wert zu schaffen und zu stärker integrierten Ansätzen in der Gesundheitsversorgung zu führen.
Um dieses Problem direkt anzugehen, definieren Porter und Lee (2013) das Konzept einer Integrierten Praxiseinheit (IPU). Bei einer IPU handelt es sich um ein multidisziplinäres Team von Leistungserbringern an einem gemeinsamen Standort, das den gesamten Versorgungszyklus für ein bestimmtes Krankheitsbild abdeckt. In einer IPU bewegen sich die Leistungserbringer um die Patienten herum, so dass die Patienten nicht mehrere Leistungserbringer an verschiedenen Orten aufsuchen müssen. Die "spezifische medizinische Erkrankung", die in diesem Papier betrachtet wird, ist arbeitsplatzbezogen und reicht von leichten Krankheiten und Beschwerden bis hin zu akuten, nicht dringenden Verletzungen. Andere in Betracht gezogene Anwendungen sind die Krebsversorgung am MD Anderson Cancer Center in Houston, TX, eine Wirbelsäulenklinik am Virginia Mason Medical Center in Seattle, WA, die Herz- und Gefäßversorgung an der Cleveland Clinic in Cleveland, OH (Porter und Lee 2013) sowie eine Frauenklinik und die Versorgung einer Vielzahl von Erkrankungen des Bewegungsapparats an der Dell Medical School (DMS) in Austin, TX (Koenig et al. 2016, Morrice et al. 2018).
In diesem Beitrag nutzen wir Simulationen, um die Gestaltung der WorkLife IPU in der DMS an der University of Texas in Austin zu unterstützen. Genauer gesagt, bestimmen wir einen Patiententerminplan und die Anzahl der Ressourcen, die benötigt werden, um die Zielvorgaben für die Kapazität, die Schließzeit der Klinik und die Wartezeit der Patienten zu erreichen. Aus Sicht der Terminplanung kann eine IPU als eine erweiterte Kombination aus einem flexiblen Flow Shop und einem offenen Shop (Pinedo 2016) mit mehreren Patiententypen auf verschiedenen Versorgungspfaden durch ein multidisziplinäres Team von Anbietern betrachtet werden. Mit stochastischen Ankunfts- und Servicezeiten sowie stochastischem Routing sind optimale Formulierungen für die Bestimmung des Patienten- und Ressourcenflusses schwer zu finden. Ein weiterer komplizierter Faktor ist, dass die IPU mit einer Mischung aus geplanten und unangemeldeten Patienten konfrontiert ist. Daher greifen wir auf die Simulation zurück.
Es gibt eine Reihe von Simulationsstudien zur Gesundheitsversorgung. Swisher et al. (2001) waren eine der ersten, die ein Modell unter Verwendung eines objektorientierten Simulationspakets mit grafischen Funktionen erstellten. Sie untersuchten eine Hausarztpraxis mit dem Ziel, eine Kombination aus Klinikgewinn sowie Patienten- und Mitarbeiterzufriedenheit zu maximieren. Die Ergebnisse basierten auf einem fraktionierten faktoriellen Design, das die Anzahl der Mid-Level-Practitioner, die Anzahl der Krankenschwestern und -pfleger, die Anzahl der Arzthelferinnen, die Anzahl der Check-in-Räume, die Anzahl der Untersuchungsräume und die Anzahl der Facharztpraxen berücksichtigte. In einer Arbeit, die eng mit der unseren verwandt ist, entwickelten White et al. (2011) eine empirisch basierte ereignisdiskrete Simulation, um die Wechselwirkungen zwischen der Terminvergabepolitik für Patienten und der Kapazitätszuweisungspolitik (d. h. der Anzahl der verfügbaren Untersuchungsräume) zu untersuchen und zu ermitteln, wie sie sich gemeinsam auf die Ressourcennutzung, die Wartezeit der Patienten und andere Leistungskennzahlen auswirken. Die Daten wurden in einer ambulanten orthopädischen Klinik mit zwei verschiedenen Patiententypen, fünf Assistenten, zwei Radiologietechnikern und einem einzigen Arzt erhoben. Eines der Hauptunterscheidungsmerkmale unserer IPU-Arbeit ist die Zentralität des Patienten, wobei die Leistungserbringer zu den Patienten und nicht die Patienten zu verschiedenen Leistungserbringern wechseln.
Der Rest des Papiers ist wie folgt gegliedert. Abschnitt 2 enthält die Problembeschreibung. In Abschnitt 3 beschreiben wir das Modell. Abschnitt 4 enthält die Ergebnisse unserer Analyse und Abschnitt 5 enthält abschließende Bemerkungen.
Problembeschreibung
Die WorkLife IPU in der Dell Medical School (WorkLife 2018) bietet mehrere Dienstleistungen an. Sie fungiert als begehbare Klinik zur Behandlung kleinerer Erkrankungen (z. B. Verstauchungen und Zerrungen, Erkältungen und Grippe) und bietet allgemeine Impfungen wie Grippeimpfungen für Arbeitnehmer in nahe gelegenen Unternehmen an. Die IPU dient auch als Klinik für Arbeitsmedizin und Verletzungen, die Untersuchungen und Drogentests durchführt und akute, nicht dringende Verletzungen am Arbeitsplatz behandelt. Zur Unterstützung der beruflichen Seite des Unternehmens bietet Worklife den Patienten und ihren Arbeitgebern administrative Unterstützung bei der Entschädigung von Arbeitnehmern und bei Arbeitsunfällen, um nur zwei Beispiele zu nennen.
Die WorkLife IPU verfügt über zahlreiche Dienstleistungen und einen koordinierten Versorgungsansatz. Sie ist mit mehreren Leistungserbringern unterschiedlicher Qualifikation besetzt und betreut fünf verschiedene Arten von Patienten, die jeweils einen eigenen Versorgungspfad haben. Das Basispersonal besteht aus einem Arzt, zwei Krankenschwestern und -pflegern, zwei medizinischen Assistenten, zwei Verwaltungsangestellten (Admins) und einem Radiologen. Der Arzt ist etwa 40 % der Zeit in der Klinik tätig. Sowohl der Arzt als auch der Radiologe teilen sich die Ressourcen mit anderen IPUs der Dell Medical School. Zu den Ressourcen gehören auch vier Untersuchungsräume und zwei Toiletten für Drogenscreenings.
Die Patienten werden in folgende Kategorien eingeteilt: Verletzungen, Nicht-Verletzungen, Nicht-Verletzungen, die nur ein MA erfordern (kurz: MA Only), nur Drogenscreening und Follow-up. Der Follow-up-Patient ist ein Folgetermin nach einem früheren Besuch wegen eines einzelnen Vorfalls. In den Abbildungen 1-5 sind die Behandlungspfade für alle Patiententypen dargestellt. Abbildung 1 zeigt, dass Verletzungspatienten nach dem Check-in möglicherweise einen Drogentest benötigen. Dann werden sie in ein Zimmer gebracht und einer Triage unterzogen. Je nach Schwere der Verletzung wird der Patient entweder von einem Arzt oder einer Pflegekraft behandelt. Falls erforderlich, wird ein Röntgenbild angefertigt, und der Patient kehrt zur Behandlung zum Anbieter zurück. Sobald die Behandlung abgeschlossen ist, verlässt der Patient die Klinik. Patienten, die sich nicht verletzen, folgen einem sehr ähnlichen Weg, außer dass sie nur die NP sehen (Abbildung 2). Nur-MA-Patienten (Abbildung 3) benötigen nur eine geringfügige Behandlung, und wie der Name schon sagt, sehen sie nur den MA. Einige Patienten auf diesem Weg benötigen nur eine Injektion (z. B. eine Impfung). Die übrigen Patienten folgen einem ähnlichen Behandlungspfad wie Patienten mit und ohne Verletzungen. Wie Abbildung 4 veranschaulicht, folgen Patienten mit Drogenscreening einem geradlinigen Weg. Das Drogenscreening wird von der zuständigen Behörde durchgeführt. Follow-up-Patienten folgen einem ähnlichen Weg wie Patienten mit und ohne Verletzungen, mit der Ausnahme, dass keiner von ihnen ein Drogenscreening benötigt, da dieses, falls erforderlich, bereits beim ersten Besuch durchgeführt worden wäre. Es ist wichtig zu wissen, dass in einer IPU ein Patient, der einmal einem Zimmer zugewiesen wurde, dieses Zimmer so lange behält, bis er zur Entlassung geht. Mit Ausnahme des Radiologen, der die Patienten in einer speziellen Röntgeneinrichtung behandelt, besuchen alle Leistungserbringer die Patienten in dem Zimmer, dem sie zugewiesen sind.





Bei der WorkLife IPU benötigen etwa 40 % der Patienten einen Dolmetscher, und diese Patienten verbringen im Durchschnitt etwa 20 % mehr Zeit mit jedem Anbieter. Die Notwendigkeit eines Dolmetschers ändert zwar nicht die Versorgungspfade, macht es aber aus Sicht der Modellierung erforderlich, 10 Patiententypen zu berücksichtigen. Die Folgebesuche machen etwa 35 % der Patienten an einem beliebigen Tag aus. Dabei handelt es sich per Definition um geplante Termine. Die restlichen Patiententypen sind ungeplante Walk-ins.
Das Management von WorkLife IPU bat unser Forschungsteam um Unterstützung bei der Entwicklung einer Klinik mit den folgenden durchschnittlichen Anforderungen. Erstens sollten 55 Patienten pro Tag behandelt werden können. Zweitens sollte die Schließzeit der Klinik nahe bei 9 Stunden liegen (oder 17 Uhr am Nachmittag, da die Klinik um 8 Uhr morgens geöffnet wird), um Überstundenzuschläge zu vermeiden. Drittens sollte die Wartezeit für die Anmeldung, die Unterbringung und das Drogenscreening jeweils weniger als fünf Minuten betragen, um die Patientenerfahrung zu verbessern. Und schließlich sollten diese Anforderungen mit einer minimalen Erhöhung des Basis-Personalbestands erfüllt werden können.
Die Lösung
Beschreibung des Modells
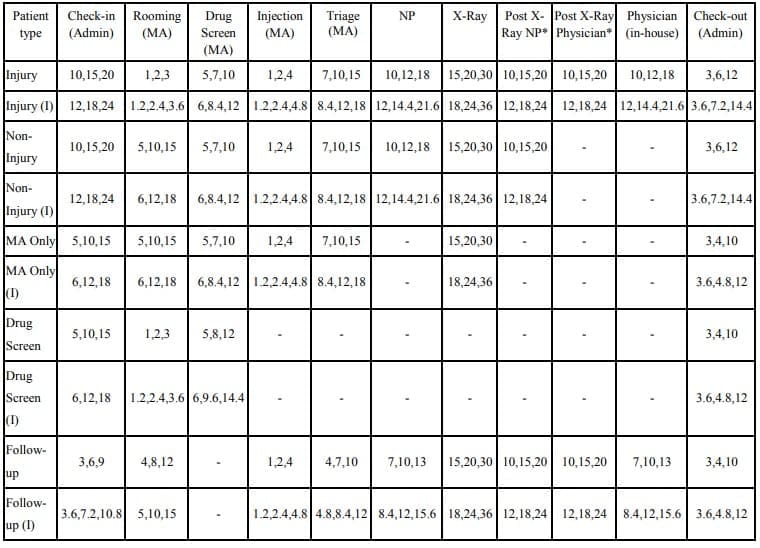
Wir modellierten die WorkLife IPU mit Simio (Simio 2018). Das Modell ist in Abbildung 6 dargestellt. Da es sich um ein Designprojekt handelte, wurden die Daten für die Simulation aus geplanten Prozessablaufdiagrammen und einer Reihe von Treffen mit den Anbietern, die die Klinik besetzen würden, gesammelt. Wir bezeichnen diese Gruppe als unser Expertengremium. Aus den Gesprächen ergaben sich Daten über die Zusammensetzung der Patiententypen und den prozentualen Anteil der Patienten jedes Typs, die jede Ressource benötigen (Tabelle 1). Letztere bestimmten das Patienten-Routing in der Simulation. Hinweis: Die Bezeichnung "(I)" in Tabelle 1 (und den folgenden Tabellen) weist auf einen Patiententyp hin, der einen Dolmetscher benötigt. Die Überlegungen ergaben auch Verteilungen der Bearbeitungszeit in jeder Phase des Prozesses für jeden Patiententyp (Tabelle 2). Beachten Sie, dass wir in allen Fällen Dreiecksverteilungen verwendet und die Expertengruppe um Schätzungen der Mindest-, Modus- und Maximalparameter gebeten haben. Diese Parameter wurden für Patienten ermittelt, die keinen Dolmetscher benötigen. Für die Patienten, die einen Dolmetscher benötigen, wurden die Parameterwerte um 20 % erhöht. Die 20 % wurden von unserem Expertengremium im Konsens festgelegt. Leere Zellen in den Tabellen 1 und 2 bedeuten, dass der Patiententyp die Stufe oder Ressource nicht besucht.
Es ist wichtig, darauf hinzuweisen, dass für die WorkLife IPU keine historischen Daten zur Schätzung der Verteilungen der Servicezeiten vorlagen. Daher mussten wir uns auf Expertenmeinungen verlassen. Unter solchen Umständen haben sich Dreiecksverteilungen als effektiv erwiesen, da die Parameter für Fachleute verständlich und daher leicht zu erfragen sind (siehe z. B. Swisher et al. 2001). Außerdem bietet die Dreiecksverteilung mit drei Parametern die Flexibilität, schiefe oder symmetrische Verteilungen mit beliebigem Bereich und Modus zu konstruieren. Schließlich verfügte das Expertengremium insgesamt über Dutzende von Jahren Erfahrung mit den verschiedenen Aktivitäten des Prozesses. Daher waren wir in der Lage, ziemlich gute Schätzungen für die Parameter der Servicezeitverteilung zu erhalten, indem wir eine Übereinstimmung zwischen den Experten herstellten.
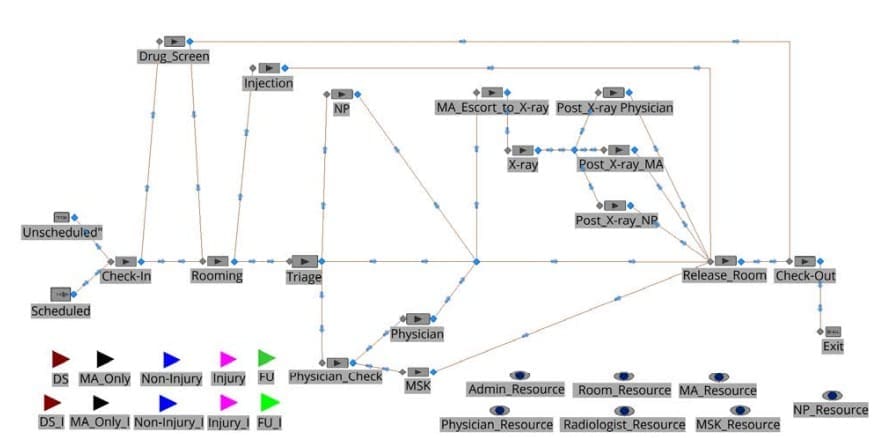

Um zum Simulationsmodell in Abbildung 6 zurückzukehren, werden die zehn verschiedenen Patiententypen durch die Entitäten in der oberen linken Ecke der Abbildung dargestellt. Die Walk-ins-Patienten (d. h. alle Patienten, die nicht zur Nachsorge kommen) werden durch den Quellknoten "Unscheduled" und die Follow-ups durch den Quellknoten "Scheduled" erzeugt. Da das Ziel darin besteht, durchschnittlich 55 Patienten pro Tag zu behandeln, sind 36 ungeplante Patienten und 19 geplante Patienten. Das IPU-Management geht davon aus, dass die Walk-ins gleichmäßig zwischen 8 und 16 Uhr eintreffen. Daher erzeugt der Quellknoten "Ungeplante" 4,5 Patienten pro Stunde gemäß einer Poisson-Verteilung. Da auch hier keine historischen Nachfragedaten vorlagen, mussten wir uns auf Expertenmeinungen stützen. Die Experten gingen davon aus, dass es aufgrund ihrer Erfahrungen in anderen Kliniken mit ähnlicher Patientendemografie keine Stoßzeiten für Walk-Ins geben würde. Weitere Einzelheiten über den Zeitplan für die verbleibenden 19 Folgepatienten werden in Abschnitt 4 erläutert.
Das Simulationsmodell in Abbildung 6 ahmt zwar die in den Abbildungen 1 bis 5 beschriebene Logik des Versorgungspfads nach, enthält jedoch einige komplexe Aspekte, die zusätzliche Erklärungen erfordern. Erstens ist der Arzt nur etwa 40 % der Zeit in der IPU anwesend, da er nur für einen sehr geringen Prozentsatz einiger weniger Patiententypen benötigt wird (siehe Tabelle 2). Wenn ein Patient eintrifft und den Arzt braucht, obwohl er nicht anwesend ist, wird er zu einem Arzt in einer benachbarten IPU für Muskel-Skelett-Erkrankungen (MSK) geschickt. Diese Logik wird im Modell durch die Stationen "Physician_Check", "Physician" und "MSK" dargestellt. Wenn Patienten zu MSK gehen, wird davon ausgegangen, dass sie das aktuelle System verlassen haben und nicht mehr nachverfolgt werden, da sie nun einer anderen IPU zugeordnet sind, die nicht in den Rahmen dieser Studie fällt. Patienten, die den WorkLife-IPU-Arzt aufsuchen und eine Röntgenaufnahme benötigen, werden von einem MA begleitet. Dies wird durch die Station "MA_Escort_to_X-ray" mit einer Dreiecks(3,5,8)-Verteilung der Bearbeitungszeit dargestellt. Schließlich müssen die Leistungserbringer nach jedem Patienten die Dokumentation vervollständigen. Dies erfordert eine komplexe Logik unter Verwendung von Simio Processes, um sicherzustellen, dass dieser Schritt ausgeführt wird, bevor der Leistungserbringer einen weiteren Patienten behandelt.
Die geschäftlichen Auswirkungen
Festlegen des Zeitplans für Folgepatienten
Die 19 Follow-up-Patienten sollen über den Tag verteilt in 20-Minuten-Intervallen in der WorkLife IPU ankommen, beginnend um 8 Uhr morgens, wobei zwischen 11:20 Uhr und 13 Uhr keine Termine geplant sind, um eine Mittagspause zu ermöglichen. Der letzte geplante Patiententermin beginnt also um 15:40 Uhr. Der Zeitplan ist in Tabelle 3 dargestellt, die durch Experimente ermittelt wurde. Erstens: Da die Patienten gleichmäßig über den Tag verteilt sind, war es sinnvoll, die geplanten Patienten über den Tag zu verteilen, anstatt sie zu bündeln. Zweitens haben wir mit verschiedenen Zeitintervallen experimentiert und festgestellt, dass Zeitintervalle von weniger als 20 Minuten zu einer erheblichen Überlastung des Systems führen, so dass die angestrebten Wartezeiten für die Anmeldung, die Unterbringung und die Drogentests nur schwer zu erreichen sind. Mit anderen Worten: Kleinere Zeitintervalle führten effektiv zu einer Häufung der festgelegten Anzahl von Patienten. Zeitfenster von mehr als 20 Minuten führten zu deutlich längeren Schließungszeiten der Klinik, was die Erreichung des Ziels für den Klinikschluss erschwerte.
Es ist wichtig, darauf hinzuweisen, dass der von uns verwendete Planungsansatz als IBFI (individueller Block/festes Intervall) bezeichnet wird. In anderen IPU-Design-Arbeiten (Morrice et al. 2018) haben wir IBFI und mehrere andere Planungsregeln aus der Literatur zur Planung im Gesundheitswesen (Bard et al. 2016; Cayirili et al. 2006; Milhiser et al. 2012) in Betracht gezogen und festgestellt, dass keine dieser Regeln dominant war. Dazu gehörten TwoBeg (zwei Patienten werden zum Zeitpunkt Null eingeplant und danach alle 15 Minuten ein Patient), MBFI (mehrere Blöcke/festes Intervall, bei dem zwei Patienten alle 30 Minuten eingeplant werden) und DOME, bei dem die Patienten, die früh und spät am Tag eingeplant werden, näher beieinander liegen als die, die in der Mitte des Tages eingeplant werden. Wir haben uns für IBFI entschieden, weil es einfach zu verstehen und umzusetzen ist.
Szenario-Analyse
In unserer Analyse betrachten wir vier Szenarien. Tabelle 4 enthält die in jedem Szenario verwendeten Ressourcen. Die Tabellen 5 und 6 enthalten die Ergebnisse der Simulationsanalyse. Jedes Szenario wird für 500 Tage des Betriebs der WorkLife IPU simuliert. Wir konzentrieren uns zunächst auf die Ergebnisse des Basisfalls. Im Basisfall (Spalte 2 in Tabelle 4) gibt es einen Arzt, zwei Arzthelferinnen, zwei Verwaltungsangestellte, einen Radiologen, vier Zimmer und zwei Toiletten. Aus Tabelle 5 ist ersichtlich, dass der Basisfall die Ziele des Managements nicht erreicht. Insbesondere beträgt die durchschnittliche Schließzeit der Klinik deutlich mehr als 9 Stunden (oder 540 Minuten) ab dem Beginn jedes simulierten Tages, und die durchschnittlichen Wartezeiten beim Check-in, bei der Unterbringung und beim Drogenscreening liegen alle deutlich über fünf Minuten und damit doppelt oder sogar dreifach über diesem Ziel.
Aus Tabelle 6 geht hervor, dass die Verwaltung und die MA bei weitem die am stärksten eingeschränkten Ressourcen sind. Dies ist nicht völlig überraschend, denn wie aus den Tabellen 1 und 2 hervorgeht, müssen alle Patienten beim Check-in und Check-out die Verwaltung aufsuchen, und jeder dieser Schritte kann aufgrund des Papierkrams, der bei arbeitsplatzbezogenen medizinischen Vorfällen anfällt, sehr viel Zeit in Anspruch nehmen. Außerdem muss der MA alle Patienten sehen, und die MA führen mehrere Schritte in diesem Prozess durch. Es war für das Management und das Forschungsteam etwas überraschend, dass beide Ressourcen so hoch und ähnlich ausgelastet waren, da sie sehr unterschiedliche Funktionen in der IPU erfüllen.
Am anderen Ende des Spektrums haben der Arzt und der Radiologe eine sehr geringe Auslastung. Diese Zahlen spiegeln jedoch nur die Inanspruchnahme in der IPU WorkLife wider und nicht die Inanspruchnahme in allen IPUs, in denen sie arbeiten.



Da die Geschäftsleitung wollte, dass wir versuchen, das System mit so wenig Ressourcen wie möglich zu verbessern, haben wir die potenziellen Vorteile einer Erhöhung nur der Anzahl der Admins auf 3, dann nur der Anzahl der MAs auf 3 und schließlich das Szenario, bei dem beide auf 3 gesetzt werden, geprüft. Tabelle 5 zeigt, dass die Erhöhung der Anzahl der Administratoren auf 3 die Schließungszeit der Klinik deutlich reduziert, jedoch nicht genug, um das Ziel von 540 Minuten zu erreichen. Auch die sekundären Leistungskennzahlen, d. h. die Verweildauer der Patienten im System und die Gesamtwartezeit der Patienten, werden dadurch erheblich verringert. Die Wartezeit beim Check-in sinkt drastisch und erreicht das Ziel von weniger als fünf Minuten, allerdings auf Kosten einer deutlichen Verlängerung der Wartezeiten für die Unterbringung und das Drogenscreening. Die Hinzufügung eines zusätzlichen Administrators verbessert zwar einige wichtige Leistungskennzahlen, verschärft aber die bestehenden Engpässe im Zusammenhang mit der MV.
Die Hinzufügung von nur einem Hauptverwaltungsbeamten führt zu einer deutlichen Verbesserung der Schließzeit der Klinik (wenn auch nicht unter dem Zielwert von 540 Minuten), der Verweildauer der Patienten im System und der Gesamtwartezeit der Patienten. Auch die Wartezeiten für die Unterbringung und das Drogenscreening werden dadurch erheblich verkürzt. Leider, aber nicht überraschend, wird die Wartezeit bei der Aufnahme nicht verkürzt.
Nur wenn beide Ressourcen gleichzeitig hinzugefügt werden, erreicht das System alle Managementziele. Darüber hinaus werden auch die Verweildauer der Patienten im System und die Gesamtwartezeit der Patienten drastisch verkürzt. Die ideale Strategie für die WorkLife IPU wäre daher die Einstellung eines zusätzlichen Administrators und eines weiteren MA. Einerseits ist es eine gute Nachricht, dass die Ziele mit den kostengünstigsten Ressourcen erreicht werden können. Sie können jedoch nur erreicht werden, wenn beide Ressourcen zusammen eingesetzt werden, was ein teureres Unterfangen ist.
In Anerkennung des Wunsches des Managements nach einer minimalen Erhöhung des Personalbestands im Basisszenario zeigen unsere Ergebnisse auch die Vorteile, die sich ergeben, wenn nur die eine oder die andere Ressource hinzugefügt wird, vielleicht nacheinander im Laufe der Zeit, wenn es das Budget erlaubt. Rein statistisch gesehen scheint es, dass die Hinzunahme eines MA zuerst den größten Nutzen bringen würde, da die Wartezeit für die Unterbringung und das Drogenscreening drastisch abnimmt, die Wartezeit für die Abfertigung sich im Vergleich zum Basisfall nicht verschlechtert und die anderen drei Leistungskennzahlen zwischen den Szenarien mit 3 Admins und 3 MAs statistisch nicht unterscheidbar sind. Die Hinzufügung eines Administrators beseitigt jedoch praktisch die Wartezeit bei der Abfertigung, hat aber negative Auswirkungen auf die Warteschlangen bei der Unterbringung und den Drogenscreenings. Auch hier sind alle anderen Statistiken zwischen den Szenarien mit 3 Admins und 3 MAs gleich. Wenn natürlich die Beseitigung der Warteschlangen bei der Abfertigung eine höhere Priorität hat als in anderen Phasen, um Patienten schneller in das System aufnehmen zu können (ein nicht-statistischer Grund), dann könnte das Hinzufügen eines Administrators zuerst eine Option sein, die das Management in Betracht ziehen könnte.
Schließlich zeigt Tabelle 6, dass die Inanspruchnahme der vier Hauptressourcen durch drei Verwaltungsangestellte und drei MA weitgehend ausgeglichen ist: Admins, MAs, NPs und Räume. Daher ist es wahrscheinlich wenig vorteilhaft, einfach einen vierten Admin und/oder MA hinzuzufügen.
Schlussfolgerungen
In diesem Beitrag haben wir die Simulation für den Entwurf einer komplexen, multidisziplinären Ambulanz verwendet, die viele verschiedene Arten von Patienten versorgt, eine so genannte Integrierte Praxiseinheit. In einem allgemeineren Sinne kann die IPU als eine erweiterte hybride flexible Fließfertigung und eine offene Fertigung mit komplexen Anforderungen an die Arbeits- (oder Patienten-) planung betrachtet werden. Das in dieser Arbeit betrachtete Problem für eine WorkLife-IPU war eine besondere Herausforderung, da geplante Nachsorgepatienten mit Laufkundschaft vermischt werden müssen. Wir fanden heraus, dass es am besten war, einen Zeitplan zu erstellen, der die geplanten Patienten ebenfalls über den Tag verteilt, da die ambulanten Patienten gleichmäßig über den Tag verteilt waren. Auf diese Weise konnten wir uns auf die Länge der Terminintervalle konzentrieren, die das richtige Gleichgewicht zwischen der Überlastung des Systems und der Schließzeit der Klinik herstellte.
Intervalllänge, die das richtige Gleichgewicht zwischen Systemüberlastung und Klinikschließungszeit herstellt. Unsere Szenarioanalyse zeigte, dass die WorkLife IPU zwei zusätzliche Ressourcen gleichzeitig einsetzen müsste, um die Ziele des Managements für bestimmte Leistungskennzahlen zu erreichen: einen zusätzlichen Admin und einen weiteren MA. Dies wäre ohne eine Simulationsstudie schwer festzustellen gewesen, da Admins und MAs mehrere und unterschiedliche Funktionen in der Klinik ausüben. Die Leitung der WorkLife IPU war mit diesen Erkenntnissen sehr zufrieden, ebenso wie mit dem Zeitplan und dem Durchsatz, den wir der IPU aufzeigen konnten. Die Anbieter waren der Meinung, dass sie das, was wir durch die Simulation zeigen konnten, durch Versuch und Irrtum im realen System hätten herausfinden müssen, was jedoch sehr viel kostspieliger gewesen wäre und zu Störungen während der Inbetriebnahme der neuen Klinik geführt hätte.
Dennoch hat die aktuelle Studie drei wesentliche Einschränkungen. Erstens bedeutet das Fehlen historischer Daten, dass wir uns in hohem Maße auf Expertenmeinungen stützen mussten, die voreingenommen sein könnten. Dies liegt jedoch in der Natur des "Green Field"-Designs. Die laufenden Arbeiten umfassen die Anpassung des Simulationsmodells, um die Entscheidungsfindung zu unterstützen, sobald die Klinik voll in Betrieb ist. Mit anderen Worten: Das Simulationsmodell wird so modifiziert, dass es den laufenden Klinikbetrieb und nicht das Klinikdesign unterstützt. Wenn die Klinik voll in Betrieb ist, können wir Daten sammeln, Verteilungen schätzen und auf der Grundlage dieser aktualisierten Eingaben Anpassungen vornehmen.
Zweitens haben wir nur die Simulation einer relativ begrenzten Anzahl von Szenarien betrachtet. In Zukunft werden wir die Terminplanung für IPU-Patienten mithilfe anderer Simulations- und Optimierungstechniken weiter verbessern. Und schließlich wäre es angesichts der gemeinsamen Nutzung von Ressourcen durch die WorkLife- und MSK-IPUs besser, diese beiden Kliniken gleichzeitig zu simulieren, um ihre Wechselwirkungen zu verstehen. Auch dies ist Teil unserer zukünftigen Forschungspläne.
Danksagungen
Wir möchten Herrn Pete Cardenas und den Mitarbeitern der WorkLife Clinic an der University of Texas in Austin für ihre Anleitung und Unterstützung bei diesem Projekt danken. Zusätzliche Unterstützung erhielten wir durch einen Simio Academic Software License Institution Grant.
Biografien der Autoren
DOUGLAS J. MORRICE ist Professor für Supply Chain und Operations Management an der University of Texas in Austin. Er hat die Bobbie and Coulter R. Sublett Centennial Professorship in Business inne und ist Senior Research Fellow im University of Texas Supply Chain Management Center of Excellence. Er hat einen ORIE-Doktortitel der Cornell University. Zu seinen Forschungsinteressen gehören Simulationsdesign, -modellierung und -analyse, Management der Gesundheitsversorgung und Risikomanagement in der Lieferkette. Dr. Morrice war Mitherausgeber der Proceedings der Winter Simulation Conference 1996 und Programmvorsitzender der Winter Simulation Conference 2003. Von 2004-2012 war er als Vertreter der INFORMS Simulation Society im Vorstand der Winter Simulation Conference tätig. Seine E-Mail Adresse lautet douglas.morrice@mccombs.utexas.edu.
JONATHAN F. BARD ist Professor für Operations Research & Industrial Engineering an der Fakultät für Maschinenbau der University of Texas in Austin. Er ist Inhaber des Industrial Properties Corporation Endowed Faculty Fellowship und stellvertretender Direktor des Center for the Management of Operations and Logistics. Er erhielt einen Doktortitel in Operations Research von der George Washington University und hat zuvor an der University of California - Berkeley und der Northeastern University gelehrt. Seine Forschungsinteressen liegen in den Bereichen Entwurf und Analyse von Fertigungssystemen, Personaleinsatzplanung, Gesundheitsversorgung und Algorithmen für große ganzzahlige Programme. Er ist ein Fellow des IIE und INFORMS und ein im Staat Texas registrierter professioneller Ingenieur. Seine E-Mail Adresse lautet jbard@utexas.edu.
HARSHIT MEHTA ist Doktorand an der University of Texas in Austin mit den Schwerpunkten Operations Research und Wirtschaftsingenieurwesen. Er hat als Praktikant für Datenwissenschaft bei Nexstar Digital gearbeitet. Er hat einen B.S. in Maschinenbau von der Delhi Technological University (Indien). Seine E-Mail Adresse lautet harshit.mehta@utexas.edu.
SWARUP SAHOO ist Masterstudent in Operations Research und Wirtschaftsingenieurwesen an der University of Texas in Austin. Er ist außerdem Forschungspraktikant am MD Anderson Cancer Center im Bereich Revenue Cycle Analytics. Er hat einen Bachelor-Abschluss in Maschinenbau vom National Institute of Technology Rourkela, Indien. Zu seinen Forschungsinteressen gehören Analytik im Gesundheitswesen und Lieferkettenmanagement, Simulation und maschinelles Lernen. Seine E-Mail Adresse lautet swarupsahoo@utexas.edu.
NATESH BABU ARUNACHALAM ist Doktorand an der UT Austin mit dem Schwerpunkt ORIE. Seine Forschungsinteressen umfassen Ökonometrie, Datenanalyse und maschinelles Lernen. Er forscht im Bereich der statistischen Modellierung von Rohölpreisen. Seine E-Mail Adresse lautet natesh@utexas.edu.
PRASHANTH VENKATRAMANist Doktorand im Studiengang Operations Research and Industrial Engineering an der University of Texas in Austin. Er ist wissenschaftlicher Mitarbeiter an der Cockrell School of Engineering. Er hat einen B.Tech in Produktionstechnik vom National Institute of Technology, Tiruchirappalli (Indien). Zu seinen Forschungsinteressen gehören die Gestaltung von Verkehrsnetzen, intelligente Verkehrssysteme, maschinelles Lernen und Optimierung. Seine E-Mail Adresse lautet prashv92@utexas.edu.
von Douglas J. Morrice, Jonathan F. Bard, Harshit Mehta, Swarup Suahoo, Natesh B. Arunachalam und Prashanth Venkatraman (Universität von Texas in Austin)
Vorgestellt auf der Wintersimulationskonferenz 2018
Referenzen
Bard, J.F., Z. Shu, D.J. Morrice, D. Wang, R. Poursani, und L. Leykum. 2016. "Improving Patient Flow at a Family Health Clinic". Health Care Management Science 19(2): 170-191.
Cayirili, T., E. Veral, und H. Rosen. 2006. "Designing Appointment Scheduling Systems for Ambulatory Care Services". Wissenschaft zum Management des Gesundheitswesens 9: 47-58.
Koenig, K.M. und K.J. Bozic. 2015. "Orthopaedic Healthcare Worldwide: The Role Of Standardization in Improving Outcomes". Clinical Orthopaedics and Related Research 473(11): 3360-3363.
Millhiser, W.P., E.A. Veral, and B.C. Valenti. 2012. "Assessing Appointment Systems' Operational Performance with Policy Targets". IIE Transactions on Healthcare Systems Engineering 2: 274-289.
Morrice, D.J., J.F. Bard, and K.M. Koenig. 2018. "Designing and Scheduling a Multi-provider Integrated Practice Unit for Patient-Centered Care". (Zur Veröffentlichung eingereicht.) Pinedo, M.L. 2016. Scheduling: Theory, Algorithms, and Systems. 5th Editi
Porter, M.E. und E. Olmsted-Teisberg. 2006. Redefining Healthcare Delivery: Creating Value-Based Competition on Results. Boston, MA: Harvard Business School Press.
Porter, M.E. und T.H. Lee. 2013. "The Strategy That Will Fix Health Care". Harvard Business Review Oktober 2013: 50-70.
Swisher, J.R., S.H. Jacobson, J.B. Jun, und O. Balci. 2001. "Modeling and Analyzing a Physician Clinic Environment Using Discrete-Event (Visual) Simulation". Computer & Operations Research, 28(2): 105-125.
White, D.L., C.M. Froehle, und K.J. Klassen. 2011. "The Effect of Integrated Scheduling and Capacity Policies on Clinical Efficiency". Production and Operations Management, 20(2): 442-455.
WorkLife. 2018. WorkLife Clinic UT Health Austin, https://uthealthaustin.org/worklife, abgerufen am 4. April 2018.
Simio. 2018. Simio Simulation Software, https://www.simio.com/software/, abgerufen am 4. April 2018.
Applications
- Optimierung des Flottenwachstums durch Simulation: Der Weg von Penske Truck Leasing zur Kapazitätsplanung
- Optimierung der Produktionsplanung in der Fertigung durch intelligente digitale Zwillinge
- Fertigungssimulationssoftware: Wie Northrop Grumman seine Modellierungsfähigkeiten mit Simio erweitert hat
- Wie Dijitalis durch AGV-Optimierungssimulationen in der Elektronikfertigung 1,5 Millionen Dollar einsparen konnte

